Medisch expert van het artikel
Nieuwe publicaties
Slokdarmafsluiting
Laatst beoordeeld: 12.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
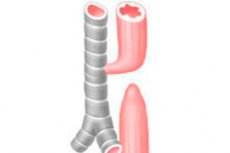
Oesofageale atresie (EA) is een aangeboren afwijking waarbij de slokdarm blind eindigt op een afstand van ongeveer 8-12 cm van de ingang van de mondholte.
De aangeboren tracheo-oesofageale fistel zonder atresie is een pathologisch kanaal bekleed met korrelweefsel of epitheel, dat het onveranderde lumen van de slokdarm in verbinding stelt met het lumen van de luchtpijp.
Oesofageale atresie is de meest voorkomende vorm van gastro-intestinale atresie.
Epidemiologie
Oesofageale atresie is een aangeboren afwijking van het bovenste deel van het maag-darmkanaal met een geschatte wereldwijde prevalentie van 1 op 2500 tot 1 op 4500 geboorten.[ 1 ] In de Verenigde Staten wordt de prevalentie geschat op 2,3 per 10.000 levendgeborenen.[ 2 ] De relatieve incidentie van oesofageale atresie neemt toe met de leeftijd van de moeder.[ 3 ],[ 4 ]
Oorzaken slokdarmafsluiting
De etiologie van oesofageale atresie met of zonder geassocieerde tracheo-oesofageale fistel is het niet scheiden of onvolledig ontwikkelen van de voordarm.[ 5 ] Het fistelkanaal ontspringt uit een tak van het embryonale longrudiment die niet vertakt als gevolg van defectieve epitheliale-mesenchymale interacties.
Verschillende genen zijn in verband gebracht met oesofageale atresie, waaronder Shh, [ 6 ] SOX2, CHD7, MYCN en FANCB. De etiologie is echter niet volledig begrepen en is waarschijnlijk multifactorieel. Patiënten kunnen worden gediagnosticeerd met ofwel geïsoleerde AP/TPS of een deel van een syndroom zoals VACTERL of CHARGE.
Pathogenese
De slokdarm is een gespierde buis die de voedselbolus van de farynx naar de maag transporteert. De slokdarm is afkomstig van de kiemlaag van endoderm die de farynx, slokdarm, maag en epitheellijnen van het aerodigestieve stelsel vormt. De luchtpijp en slokdarm ontstaan uit de deling van een gemeenschappelijke voordarmbuis vroeg in de ontwikkeling van de foetus. [ 7 ] Het niet scheiden of volledig ontwikkelen van deze gemeenschappelijke voordarmbuis kan resulteren in een tracheo-oesofageale fistel (TEF) en oesofageale atresie (EA). Prenataal kunnen patiënten met oesofageale atresie zich presenteren met polyhydramnion, voornamelijk in het derde trimester, wat een diagnostische aanwijzing kan zijn voor oesofageale atresie.
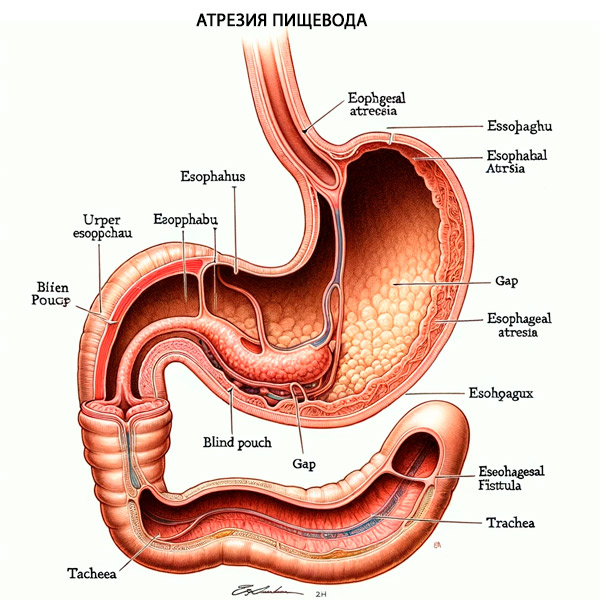
Bovendien zal ongeveer 50% van de patiënten met TPS/EA geassocieerde aangeboren afwijkingen hebben, waaronder VACTERL (werveldefecten, anusatresie, hartdefecten, tracheo-oesofageale fistel, nierafwijkingen en ledemaatafwijkingen) of CHARGE ( coloboom, hartdefecten, choane atresie, groeiachterstand, genitale afwijkingen en oorafwijkingen). Na de geboorte van de pasgeborene zijn de meest voorkomende symptomen van oesofageale atresie overmatige speekselvloed, verslikken en het niet kunnen passeren van een neusmaagsonde. Bovendien zal, als er geassocieerde TPS is, maagdistensie optreden doordat lucht vanuit de luchtpijp door de distale oesofageale fistel en vervolgens in de maag stroomt.
Patiënten met dit symptoomcomplex moeten zo snel mogelijk worden onderzocht op oesofageale atresie en tracheo-oesofageale fistel en moeten zo snel mogelijk worden doorverwezen naar een zorginstelling met een hogere standaard voor onderzoek door een kinderchirurg.
Pathologie
Tracheo-oesofageale fistel en oesofageale atresie zijn het gevolg van een defecte laterale verdeling van de voordarm in de slokdarm en de luchtpijp. Het fistelkanaal tussen de slokdarm en de luchtpijp kan secundair ontstaan door defecte epitheliale-mesenchymale interacties. [6] Tracheo-oesofageale fistel en oesofageale atresie komen in ongeveer 90% van de gevallen samen voor. Oesofageale atresie en tracheo-oesofageale fistel worden op basis van hun anatomische configuratie ingedeeld in 5 categorieën. [ 8 ]
- Type A is geïsoleerde oesofageale atresie zonder geassocieerde tracheo-oesofageale fistel, waarvan de prevalentie 8% bedraagt.
De proximale en distale slokdarm eindigen blind en zijn niet verbonden met de luchtpijp. De proximale slokdarm is verwijd, heeft een dikke wand en eindigt meestal hoger in het achterste mediastinum, vlakbij de tweede thoracale wervel. De distale slokdarm is kort en eindigt op verschillende afstanden van het diafragma. De afstand tussen de twee uiteinden bepaalt of primaire reparatie mogelijk is (zeldzaam) of dat een uitgestelde primaire anastomose of slokdarmvervanging moet worden uitgevoerd. In deze gevallen is het belangrijk om een proximale tracheo-oesofageale fistel uit te sluiten.
- Type B is oesofageale atresie met proximale tracheo-oesofageale fistel. Dit is het zeldzaamste type, met een prevalentie van 1%.
Deze zeldzame afwijking moet worden onderscheiden van de geïsoleerde variant. De fistel bevindt zich niet aan het distale uiteinde van de bovenste zak, maar 1-2 cm erboven op de voorwand van de slokdarm.
- Oesofageale atresie type C is het meest voorkomend (84-86%) en betreft proximale oesofageale atresie met distale tracheo-oesofageale fistel.
Dit is een atresie waarbij de proximale slokdarm verwijd is en de spierwand verdikt, en blind eindigt in het bovenste mediastinum ter hoogte van de derde of vierde thoracale wervel. De distale slokdarm, die dunner en smaller is, komt de achterwand van de luchtpijp binnen ter hoogte van de carina of, vaker, één tot twee centimeter proximaal van de luchtpijp. De afstand tussen de blinde proximale slokdarm en de distale tracheo-oesofageale fistel varieert van overlappende segmenten tot een brede spleet. Zeer zelden kan de distale fistel verstopt of geoblitereerd zijn, wat leidt tot een verkeerde diagnose van geïsoleerde atresie vóór de operatie.
- Type D - oesofageale atresie met proximale en distale tracheo-oesofageale fistel, zeldzaam - ongeveer 3%
Bij veel van deze zuigelingen werd de afwijking verkeerd gediagnosticeerd en behandeld als proximale atresie en distale fistel. Als gevolg van terugkerende luchtweginfecties werd bij onderzoek een tracheo-oesofageale fistel vastgesteld, die voorheen ten onrechte werd aangezien voor een recidiverende fistel. Met het toenemende gebruik van preoperatieve endoscopie (bronchoscopie en/of oesofagoscopie) kan de "dubbele" fistel vroegtijdig worden herkend en volledig worden hersteld tijdens de eerste ingreep. Als een proximale fistel preoperatief niet wordt vastgesteld, moet de diagnose worden vermoed door een groot gaslek dat tijdens de anastomose uit de bovenste pouch komt.
- Oesofageale atresie type E is een geïsoleerde tracheo-oesofageale fistel zonder bijbehorende oesofageale atresie. Het staat bekend als type "H" en heeft een prevalentie van ongeveer 4%.
Er is een fistelverbinding tussen de anatomisch intacte slokdarm en de luchtpijp. Het fistelkanaal kan zeer nauw zijn, met een diameter van 3-5 mm, en bevindt zich meestal in de onderste cervicale regio. Ze zijn meestal enkelvoudig, maar er zijn ook twee of zelfs drie fistels beschreven.
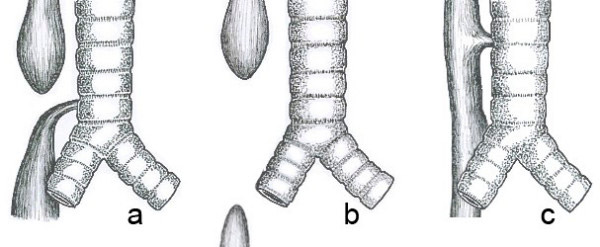
Veel voorkomende anatomische vormen van oesofageale atresie. a) Oesofageale atresie met distale tracheo-oesofageale fistel (86%). b) Geïsoleerde oesofageale atresie zonder tracheo-oesofageale fistel (7%). c) H-type tracheo-oesofageale fistel (4%)
Symptomen slokdarmafsluiting
Bij ongeveer een derde van de foetussen worden oesofageale atresie en tracheo-oesofageale fistels prenataal gediagnosticeerd. Het meest voorkomende echografische teken van oesofageale atresie is polyhydramnion, dat bij ongeveer 60% van de zwangerschappen voorkomt. [ 9 ] Indien de diagnose prenataal wordt gesteld, kan de familie worden voorgelicht over de verwachtingen na de geboorte.
In veel gevallen wordt de diagnose echter pas bij de geboorte gesteld. Zuigelingen met oesofageale atresie vertonen kort na de geboorte symptomen, met verhoogde secreties die leiden tot verstikking, ademnood of episodes van cyanose tijdens het voeden. Bij oesofageale atresie resulteert een fistel tussen de luchtpijp en de distale slokdarm in een maagvulling met gas op de thoraxfoto. Zuigelingen met oesofageale atresie type A en B zullen geen abdominale distensie hebben omdat er geen fistel is van de luchtpijp naar de distale slokdarm. Zuigelingen met een tracheo-oesofageale fistel kunnen maaginhoud door de fistel terugvloeien in de luchtpijp, wat leidt tot aspiratiepneumonie en ademnood. Bij patiënten met oesofageale atresie type E kan de diagnose worden vertraagd als de fistel klein is.[ 10 ]
Waar doet het pijn?
Wat zit je dwars?
Vormen
Er zijn ongeveer 100 bekende varianten van dit defect, maar de drie meest voorkomende zijn:
- oesofageale atresie en fistel tussen de distale slokdarm en de luchtpijp (86-90%),
- geïsoleerde oesofageale atresie zonder fistel (4-8%),
- tracheo-oesofageale fistel, type H (4%).
Bij 50-70% van de gevallen van oesofageale atresie is er sprake van gecombineerde ontwikkelingsstoornissen:
- aangeboren hartafwijkingen (20-37%),
- defecten aan het maag-darmkanaal (20-21%),
- defecten van het urogenitale stelsel (10%),
- musculoskeletale defecten (30%),
- craniofaciale defecten (4%).
In 5-7% van de gevallen gaat oesofageale atresie gepaard met chromosomale afwijkingen (trisomie 18, 13 en 21). Een bijzondere combinatie van ontwikkelingsafwijkingen bij oesofageale atresie wordt aangeduid met "VATER" door de Latijnse beginletters van de volgende ontwikkelingsafwijkingen (5-10%):
- wervelkolomdefecten (V),
- anale defecten (A),
- tracheo-oesofageale fistel (T),
- oesofageale atresie (E),
- radiusbotdefecten (R).
30-40% van de kinderen met oesofageale atresie is te vroeg geboren of heeft een intra-uteriene groeiachterstand. [ 11 ], [ 12 ]
Complicaties en gevolgen
Chirurgische complicaties kunnen optreden na het repareren van oesofageale atresie. De meest gevreesde complicatie is een lekkage van een oesofageale anastomotische verbinding. [ 13 ] Kleine lekkages kunnen worden behandeld met drainage van een thoraxdrain en verlengde NPO totdat de lekkage is verholpen. Bij een grote lekkage of anastomotische lekkage kan een heroperatie en oesofageale resectie met plaatsing van een maag-, colon- of jejunumtransplantaat nodig zijn.
Een andere mogelijke complicatie is een vernauwing van de slokdarmanastomose. Deze wordt gewoonlijk behandeld met seriële endoscopische slokdarmdilataties. [ 14 ] Tot slot zijn, hoewel zeldzaam, recidiverende fistels van de slokdarm en luchtpijp gemeld. Deze problemen worden behandeld met een heroperatie.
Niet-chirurgische complicaties van oesofageale atresie en tracheo-oesofageale fistels komen vaak voor. Het gebruik van protonpompremmers wordt aanbevolen gedurende ten minste één jaar na herstel van oesofageale atresie vanwege oesofageale dysmotiliteit, wat leidt tot verhoogde gastro-oesofageale reflux (GOR) en het risico op aspiratie.[ 15 ] Tracheomalacie wordt vaak gezien na een operatie. Pasgeborenen met oesofageale atresie en tracheo-oesofageale fistels hebben doorgaans een verhoogde incidentie van dysfagie, luchtweginfecties en oesofagitis.[ 16 ]
Als gevolg van de verhoogde GER in de kindertijd en volwassenheid hebben deze kinderen een hogere incidentie van Barrett-slokdarm en een hoger risico op slokdarmkanker vergeleken met de algemene bevolking.[ 17 ] Bij deze patiënten worden protocollen voor screeningop slokdarmkanker aanbevolen, hoewel dit controversieel is.
Diagnostics slokdarmafsluiting
Oesofageale atresie wordt meestal gediagnosticeerd wanneer een orogastrische sonde niet kan worden ingebracht. De sonde reikt niet tot aan de maag en kan op een thoraxfoto opgerolde vorm boven het niveau van de oesofageale atresie zichtbaar zijn. De definitieve diagnose kan worden gesteld door een kleine hoeveelheid wateroplosbaar contrastmiddel onder fluoroscopische begeleiding in de orogastrische sonde te injecteren. Barium dient te worden vermeden, omdat het chemische pneumonitis kan veroorzaken bij aspiratie in de longen.Oesofagoscopie of bronchoscopie om een tracheale fistel op te sporen kan worden gebruikt om de diagnose te bevestigen. [ 18 ]
Een pasgeborene met oesofageale atresie en tracheo-oesofageale fistel moet worden geëvalueerd op VACTERL- en CHARGE-afwijkingen, aangezien deze bij maximaal 50% van de pasgeborenen kunnen voorkomen. Meer specifiek vereist een volledige evaluatie een cardiale echocardiogram, röntgenfoto's van de extremiteiten en wervelkolom, nier-echografie en een grondig lichamelijk onderzoek van de anus en genitaliën op eventuele afwijkingen. Een grote studie in één centrum in de Verenigde Staten onderzocht de meest voorkomende aangeboren afwijkingen geassocieerd met oesofageale atresie en tracheo-oesofageale fistel. Onder bijna 3.000 patiënten omvatten de geassocieerde VACTERL-diagnoses wervelkolomafwijkingen bij 25,5%, anorectale misvormingen bij 11,6%, aangeboren hartafwijkingen bij 59,1%, nierziekte bij 21,8% en ledemaatdefecten bij 7,1%. [ 19 ] Bijna een derde had drie of meer afwijkingen en voldeed aan de criteria voor een VACTERL-diagnose.
Wat moeten we onderzoeken?
Hoe te onderzoeken?
Differentiële diagnose
Differentiële diagnoses omvatten larynx-, trachea- en slokdarmspleten, slokdarmsepta of -ringen, slokdarmvernauwingen, tubulaire oesofageale duplicaties, aangeboren korte slokdarm en tracheale agenesie. Deze diagnoses kunnen verder worden onderzocht met diverse beeldvormende technieken, variërend van röntgenfoto's en CT-scans tot endoscopie en chirurgie.
Met wie kun je contact opnemen?
Behandeling slokdarmafsluiting
Zodra de diagnose oesofageale atresie is gesteld, moet de baby geïntubeerd worden om de luchtwegen te controleren en verdere aspiratie te voorkomen. Indien dit nog niet is gebeurd, moet een katheter voorzichtig worden ingebracht om orofaryngeale secreties af te zuigen. De baby moet antibiotica, intraveneuze vloeistoffen en niets via de mond krijgen. Totale parenterale voeding (TPV) moet voor de baby worden overwogen. Zodra de hemodynamische stabiliteit van de baby is hersteld en de luchtwegen gestabiliseerd zijn, moet een kinderchirurg worden geraadpleegd.
Het moment waarop de definitieve chirurgische behandeling van oesofageale atresie plaatsvindt, hangt af van de grootte van de baby. Als de baby meer dan 2 kilogram weegt, wordt een operatie meestal aangeboden na correctie van eventuele hartafwijkingen. Baby's met een zeer laag geboortegewicht (<1500 gram) worden meestal gefaseerd behandeld, met aanvankelijke afbinding van de fistel, gevolgd door herstel van de oesofageale atresie naarmate de baby groeit.[ 20 ]
Chirurgische opties voor het repareren van oesofageale atresie omvatten open thoracotomie of video-geassisteerde thoracoscopische chirurgie.[ 21 ] De stappen zijn hetzelfde in beide operaties. De fistel tussen de slokdarm en de luchtpijp wordt geïdentificeerd en verdeeld. Een bronchoscoop kan worden gebruikt om de oorsprong van de fistel in de luchtpijp te visualiseren. Zodra de fistel is afgebonden, wordt de oesofageale atresie gerepareerd. Meestal wordt een kleine neusmaagsonde geplaatst om de twee uiteinden te kruisen, en de uiteinden worden gehecht met oplosbare hechting als de uiteinden zonder al te veel spanning kunnen worden bereikt. Als de uiteinden van de slokdarm onder te veel spanning staan of niet kunnen worden bereikt, kan de Foker-techniek worden gebruikt.[ 22 ] Deze techniek maakt gebruik van tractiehechtingen op de uiteinden van de slokdarm en brengt ze langzaam naar elkaar toe. Zodra de uiteinden zonder spanning samenkomen, kan de primaire reparatie worden uitgevoerd.
Als er sprake is van een extra lange scheur in de slokdarm die een primaire anastomose onmogelijk maakt, kan het inbrengen van een ander orgaan, zoals de maag, de dikke darm of het jejunum, worden toegepast.[ 23 ] Patiënten met type E "H-type" slokdarmatresie kunnen worden behandeld met een hoge cervicale insnijding en moeten een thoracotomie voor fistelligatie vermijden.[ 24 ] Gastrostomie is doorgaans niet geïndiceerd, tenzij de primaire anastomose is mislukt.
Na de operatie wordt de baby teruggebracht naar de neonatale intensive care voor nauwlettend toezicht. Er blijft een thoraxdrain zitten aan de kant waar de thorax is geopend. De baby blijft volledige parenterale voeding ontvangen via een neusmaagsonde met intermitterende afzuiging. Na 5 tot 7 dagen wordt een oesofagografie uitgevoerd om te controleren op slokdarmlekkage. Als er geen lek wordt gevonden, wordt meestal begonnen met orale voeding. Als er een lek is, wordt het vocht opgevangen in de thoraxdrain. De thoraxdrain blijft zitten totdat het lek dicht is en/of de baby orale voeding verdraagt.
Prognose
De prognose voor pasgeborenen met oesofageale atresie en tracheo-oesofageale fistel is relatief goed en hangt voornamelijk af van de cardiale en chromosomale afwijkingen in plaats van de oesofageale atresie zelf. Over het algemeen is de algehele overleving ongeveer 85-90%.[ 25 ] Een hogere mortaliteit wordt gezien wanneer er naast oesofageale atresie gelijktijdige cardiale afwijkingen aanwezig zijn. Vroege sterfgevallen worden geassocieerd met cardiale afwijkingen, terwijl late sterfgevallen geassocieerd worden met respiratoire complicaties. De afstand tussen de twee oesofageale zakjes, vooral als deze groot is, kan de prognose bepalen.[ 26 ] Alle pasgeborenen die een reparatie van oesofageale atresie ondergaan, zullen verwachte gastro-intestinale en respiratoire problemen hebben, die gewoonlijk met de leeftijd verbeteren.
Bronnen
- Nasr T, Mancini P, Rankin SA, Edwards NA, Agricola ZN, Kenny AP, Kinney JL, Daniels K, Vardanyan J, Han L, Trisno SL, Cha SW, Wells JM, Kofron MJ, Zorn AM. Endosoom-gemedieerde epitheliale remodellering stroomafwaarts van Hedgehog-Gli is vereist voor tracheo-oesofageale scheiding. Dev Cell. 16 dec. 2019;51(6):665-674.e6.
- Pretorius DH, Drose JA, Dennis MA, Manchester DK, Manco-Johnson ML. Tracheo-oesofageale fistel in utero. Tweeëntwintig gevallen. J Ultrasound Med. 1987 sep;6(9):509-13.
- Cassina M, Ruol M, Pertile R, Midrio P, Piffer S, Vicenzi V, Saugo M, Stocco CF, Gamba P, Clementi M. Prevalentie, kenmerken en overleving van kinderen met oesofageale atresie: een 32-jarig populatieonderzoek met 1.417.724 opeenvolgende pasgeborenen. Birth Defects Res A Clin Mol Teratol. 2016 jul;106(7):542-8.
- Karnak I, Senocak ME, Hiçsönmez A, Büyükpamukçu N. De diagnose en behandeling van H-type tracheo-oesofageale fistels. J Pediatr Surg. 1997 dec;32(12):1670-4.
- Scott DA Overzicht van oesofageale atresie / tracheo-oesofageale fistel – UITGESCHREVEN HOOFDSTUK, ALLEEN TER HISTORISCHE REFERENTIE. In: Adam MP, Feldman J, Mirzaa GM, Pagon RA, Wallace SE, Bean LJH, Gripp KW, Amemiya A, redacteuren. GeneReviews® [Internet]. University of Washington, Seattle; Seattle (WA): 12 maart 2009.
- Crisera CA, Grau JB, Maldonado TS, Kadison AS, Longaker MT, Gittes GK. Defectieve epitheliale-mesenchymale interacties bepalen de organogenese van tracheo-oesofageale fistels. Pediatr Surg Int. 2000;16(4):256-61.
- Spitz L. Oesofageale atresie. Orphanet J Rare Dis. 2007 11 mei;2:24.
- Lupo PJ, Isenburg JL, Salemi JL, Mai CT, Liberman RF, Canfield MA, Copeland G, Haight S, Harpavat S, Hoyt AT, Moore CA, Nembhard WN, Nguyen HN, Rutkowski RE, Steele A, Alverson CJ, Stallings EB, Kirby RS., en The National Birth Defects Prevention Network. Bevolkingsgebaseerde gegevens over geboorteafwijkingen in de Verenigde Staten, 2010-2014: een focus op gastro-intestinale afwijkingen. Birth Defects Res. 2017 nov 01;109(18):1504-1514.
- Clark DC. Oesofageale atresie en tracheo-oesofageale fistel. Am Fam Physician. 15 februari 1999;59(4):910-6, 919-20.
- Lautz TB, Mandelia A, Radhakrishnan J. VACTERL-associaties bij kinderen die een operatie ondergaan voor oesofageale atresie en anorectale misvormingen: implicaties voor kinderchirurgen. J Pediatr Surg. 2015 aug;50(8):1245-50.
- Petrosyan M, Estrada J, Hunter C, Woo R, Stein J, Ford HR, Anselmo DM. Oesofageale atresie/tracheo-oesofageale fistel bij pasgeborenen met een zeer laag geboortegewicht: verbeterde uitkomsten met gefaseerde reparatie. J Pediatr Surg. 2009 dec;44(12):2278-81.
- Patkowsk D, Rysiakiewicz K, Jaworski W, Zielinska M, Siejka G, Konsur K, Czernik J. Thoracoscopische reparatie van tracheo-oesofageale fistel en oesofageale atresie. J Laparoendosc Adv Surg Tech A. 2009 apr;19 Suppl 1:S19-22.
- Foker JE, Linden BC, Boyle EM, Marquardt C. Ontwikkeling van een echte primaire reparatie voor het volledige spectrum van oesofageale atresie. Ann Surg. 1997 okt;226(4):533-41; discussie 541-3.
- Bairdain S, Foker JE, Smithers CJ, Hamilton TE, Labow BI, Baird CW, Taghinia AH, Feins N, Manfredi M, Jennings RW. Jejunale interpositie na mislukte oesofageale atresiereparatie. J Am Coll Surg. 2016 juni;222(6):1001-8.
- Ko BA, Frederic R, DiTirro PA, Glatleider PA, Applebaum H. Vereenvoudigde toegang voor deling van de laag-cervicale/hoog-thoracale H-type tracheo-oesofageale fistel. J Pediatr Surg. 2000 nov;35(11):1621-2. [PubMed]
- 16.
- Choudhury SR, Ashcraft KW, Sharp RJ, Murphy JP, Snyder CL, Sigalet DL. Overleving van patiënten met oesofageale atresie: invloed van geboortegewicht, hartafwijking en late respiratoire complicaties. J Pediatr Surg. 1999 Jan;34(1):70-3; discussie 74.
- Upadhyaya VD, Gangopadhyaya AN, Gupta DK, Sharma SP, Kumar V, Pandey A, Upadhyaya AD. Prognose van congenitale tracheo-oesofageale fistel met slokdarmatresie op basis van de lengte van de opening. Pediatr Surg Int. 2007 augustus;23(8):767-71.
- Engum SA, Grosfeld JL, West KW, Rescorla FJ, Scherer LR. Analyse van morbiditeit en mortaliteit in 227 gevallen van oesofageale atresie en/of tracheo-oesofageale fistel gedurende twee decennia. Arch Surg. 1995 mei;130(5):502-8; discussie 508-9.
- Antoniou D, Soutis M, Christopoulos-Geroulanos G. Anastomotische stricturen na oesofageale atresieherstel: een twintigjarige ervaring met endoscopische ballondilatatie. J Pediatr Gastroenterol Nutr. 2010 okt;51(4):464-7.
- Krishnan U, Mousa H, Dall'Oglio L, Homaira N, Rosen R, Faure C, Gottrand F. ESPGHAN-NASPGHAN Richtlijnen voor de evaluatie en behandeling van gastro-intestinale en nutritionele complicaties bij kinderen met oesofageale atresie-tracheo-oesofageale fistel. J Pediatr Gastroenterol Nutr. 2016 nov;63(5):550-570.
- Connor MJ, Springford LR, Kapetanakis VV, Giuliani S. Oesofageale atresie en transitiezorg – stap 1: een systematische review en meta-analyse van de literatuur om de prevalentie van chronische langetermijnproblemen te bepalen. Am J Surg. 2015 apr;209(4):747-59.
- Jayasekera CS, Desmond PV, Holmes JA, Kitson M, Taylor AC. Cluster van 4 gevallen van plaveiselcelcarcinoom van de slokdarm die zich ontwikkelen bij volwassenen met chirurgisch gecorrigeerde oesofageale atresie – tijd voor screening. J Pediatr Surg. 2012 apr;47(4):646-51.
Использованная литература

