Medisch expert van het artikel
Nieuwe publicaties
Hysteroscopie voor baarmoederpoliepen
Laatst beoordeeld: 06.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Endoscopisch onderzoek is de laatste tijd steeds populairder geworden. Dat is niet verwonderlijk, want het biedt een groot voordeel ten opzichte van andere diagnostische methoden. Een endoscoop die in de holte van een orgaan wordt ingebracht, maakt het mogelijk om de toestand ervan te beoordelen aan de hand van een driedimensionaal beeld op het beeldscherm, verschillende neoplasmata te identificeren en, indien nodig, zelfs direct te verwijderen tijdens het diagnostisch proces. Endoscopische diagnostiek wordt gebruikt voor onderzoek van de KNO-organen, het maag-darmkanaal en de inwendige geslachtsorganen. In de gynaecologie is hysteroscopie van de baarmoederpoliep wijdverbreid geworden, waarbij het mogelijk is om een dergelijk neoplasma in het lichaam van een vrouw op te sporen en succesvol te verwijderen, of op zijn minst materiaal af te nemen voor histologisch onderzoek om een kwaadaardig proces uit te sluiten of te bevestigen.
Etiologie en klinisch beeld van uteruspolyposis
Poliepen, waar ze ook ontstaan, zijn pathologische formaties van lichaamseigen weefsel. In de baarmoeder wordt het materiaal voor dergelijke neoplasmata gevormd door actief delende cellen in de slijm- en spierlaag van de baarmoeder. Normaal gesproken worden de groei en voortplanting van baarmoedercellen aangestuurd door het endocriene en immuunsysteem. Storingen in de klieren die verantwoordelijk zijn voor de hormoonhuishouding, evenals een verminderde immuniteit, kunnen daarom worden beschouwd als een risicofactor voor het ontstaan van pathologische veranderingen in de cellen van het baarmoederslijmvlies.
Eerlijk gezegd kunnen wetenschappers de exacte oorzaken van de vorming van poliepen in de baarmoeder niet noemen. Naast hormonale disbalans en verminderde immuniteit vermoeden ze dat ontstekingsprocessen in de gynaecologie en mechanische schade, die meestal gepaard gaan met seksueel geweld of het gebruik van andere middelen om genot te verkrijgen, een rol spelen bij het ontstaan van goedaardige formaties. Maar situaties met weefselscheuringen tijdens de bevalling, evenals de gevolgen van chirurgische ingrepen, bijvoorbeeld bij abortussen en diagnostische curettage, kunnen niet worden uitgesloten.
De baarmoeder bij vrouwen wordt zo genoemd omdat het het belangrijkste orgaan van het vrouwelijke voortplantingssysteem is, waarin nieuw leven gedurende negen maanden rijpt. Dit peervormige orgaan, gelegen tussen de blaas en de dikke darm, heeft een complexe structuur. Het is verdeeld in een orgaan met een bodem waar de eileiders aanhechten, een baarmoederhals en een isthmus (een centimeter lang gedeelte tussen het orgaan van de baarmoeder en de baarmoederhals). In de baarmoederhals bevindt zich een nauw (slechts 2-3 mm) cervixkanaal, bedekt met klierweefsel, dat uitmondt in de vaginaholte.
De baarmoederwand bestaat uit drie lagen. De buitenste laag, het perimetrium, beschermt de baarmoeder tegen de buitenwereld en bestaat uit bindweefsel. Dit is niet zichtbaar met een hysteroscoop. Verstoring ervan gaat gepaard met orgaanperforatie. De binnenste laag van de baarmoederwand (myometrium) bestaat uit elastisch spierweefsel, dat eveneens uit drie lagen bestaat: oppervlakkig, vasculair en inwendig.
En tot slot is er de binnenste laag van de baarmoederwand, het endometrium. Dit is een dubbellaags slijmvlies van het orgaan, waarvan de basale laag (grenzend aan het myometrium) onveranderd blijft en de functionele klierlaag voortdurend wordt vernieuwd. Als gevolg van deze vernieuwingen verandert de dikte van het endometrium afhankelijk van de fase van de menstruatiecyclus. Vóór de menstruatie vindt er een geleidelijke proliferatie van slijmweefsel plaats, waarna het loslaat en naar buiten komt in de vorm van menstruatiebloedingen. Vervolgens wordt het proces van regeneratie van de binnenste laag van het endometrium waargenomen.
Dit zijn allemaal fysiologisch bepaalde processen die zich maand na maand afspelen in het vrouwelijk lichaam. Maar soms raakt de celgroei in een bepaald gebied van het baarmoederslijmvlies, in het baarmoederhalskanaal of bij de uitgang ervan, uit de hand en ontstaan er ongewone, ronde of ovale gezwellen (soms met kleine uitstulpingen), die via een steeltje met het slijmvlies verbonden zijn.
Poliepen worden meestal in één enkel monster aangetroffen. Hun grootte kan variëren, wat de ernst van de pathologische symptomen bepaalt. Kleine poliepen in de baarmoeder worden meestal toevallig ontdekt tijdens een echo, omdat ze zich op geen enkele manier manifesteren.
Grotere of meerdere kleine (in dit geval spreken we van polyposis) formaties in het baarmoederslijmvlies kunnen niet anders dan het samentrekkende vermogen van het orgaan en de processen die daarin plaatsvinden, beïnvloeden. Ze verstoren de natuurlijke vernieuwing van het baarmoederslijmvlies en kunnen onaangename en gevaarlijke symptomen veroorzaken in de vorm van:
- baarmoederbloedingen buiten de menstruatie om,
- het verschijnen van bloederige, bruine of roze afscheiding die niet verband houdt met de menstruatie,
- verhoogde en pijnlijke menstruatiebloedingen,
- "oorzaakloze" pijn in de lumbale regio,
- een onaangenaam trekkend gevoel en pijn in de onderbuik,
- ongemak en pijn tijdens de geslachtsgemeenschap.
Afhankelijk van de weefsels waaruit het polieplichaam bestaat, worden neoplasmata onderverdeeld in: klierachtig, klier-fibraatachtig en vezelachtig. Deze worden niet als gevaarlijk beschouwd qua degeneratie, maar kunnen veel onaangename symptomen met zich meebrengen, tot en met problemen bij het zwanger worden. Dergelijke poliepen hebben in de meeste gevallen een lichte tint (bijna wit, beige, lichtroze), wat afsteekt tegen de achtergrond van felroze slijm. Hun grootte, afhankelijk van het weefsel waaruit de poliep bestaat, varieert van 1,5 tot 6 cm. Ze kunnen zich op een steel bevinden of een basis hebben met een kleinere diameter dan het lichaam van de poliep zelf.
De gevaarlijkste zijn adenomateuze poliepen, die, hoewel klein (tot 1,5 cm), toch geassocieerd worden met een precancereuze aandoening vanwege het hoge risico op maligniteit van de groeicellen en de aanzienlijke penetratie in de diepere weefsellagen. Dit zijn neoplasmata met een oneffen oppervlak en een grijsachtige tint.
Hysteroscopie is een methode om gelijktijdig de aanwezigheid van een poliep in de baarmoeder te bevestigen en te verwijderen. Bovendien kan de poliep zelf (of meerdere neoplasmata) zowel in de baarmoederholte als in het baarmoederhalskanaal worden gelokaliseerd.
Een derde van de vrouwen bij wie poliepen in de baarmoederhals zijn vastgesteld, heeft ze ook in het baarmoederslijmvlies van het orgaan. Ondanks hun kleine omvang (tot 1 cm) brengen baarmoederhalspoliepen ernstigere complicaties met zich mee, zoals onvruchtbaarheid en een problematische zwangerschap. Daarom is de behandeling van poliepen in de baarmoeder, waarbij neoplasmata worden verwijderd met behulp van verschillende methoden, waaronder hysteroscopie, vooral belangrijk voor vrouwen die dromen van een eigen kind. En wat heel belangrijk is, poliepen moeten worden verwijderd vóórdat de zwangerschap optreedt. Na de conceptie worden dergelijke operaties in geen enkel stadium meer uitgevoerd.
Indicaties voor de procedure
Een hysteroscopie van de baarmoeder is een diagnostisch onderzoek dat een gynaecoloog voorschrijft bij een vermoeden van bepaalde vrouwelijke pathologieën, zoals de vorming van een poliep. Hoewel deze niet als kwaadaardig wordt beschouwd, kan deze de kwaliteit van leven van de patiënt aanzienlijk verslechteren. Bovendien zijn sommige soorten van dergelijke gezwellen vatbaar voor maligniteit, wat betekent dat ze kunnen leiden tot de ontwikkeling van baarmoederkanker.
Als er een vermoeden bestaat van uteruspolyposis, wordt een hysteroscopie uitgevoerd als diagnostische en therapeutische procedure. Hiermee is de verwijdering van pathologische weefselgroei in het orgaan het veiligst en meest effectief.
Hysteroscopie kan echter niet alleen worden voorgeschreven voor baarmoederpoliepen. Als controlediagnostisch onderzoek wordt het ook voorgeschreven na chirurgische ingrepen in de gynaecologie (bijvoorbeeld diagnostische curettage, operaties aan de baarmoeder en eierstokken, enz.).
Wat betreft diagnostische curettage, die vroeger erg populair was, maar nu steeds minder wordt uitgevoerd vanwege het gebrek aan visuele controle over de procedure en een groot aantal mogelijke complicaties, helpt hysteroscopie om de tekortkomingen van deze methode te identificeren en te corrigeren. Idealiter wordt endometriumcurettage uitgevoerd onder controle van een endoscoop (in ons geval een hysteroscoop).
Hyteroscopische diagnostiek wordt vaak voorgeschreven om de effectiviteit van hormoontherapie te controleren, maar ook om pathologische oorzaken van onvruchtbaarheid op te sporen (stenose of verstopping van de eileiders, ontwikkelingsafwijkingen van de baarmoeder en eierstokken, enz.).
Als therapeutische en diagnostische procedure kan hysteroscopie van de baarmoeder worden voorgeschreven in de volgende gevallen:
- als er bloedingen optreden tussen de menstruaties of tijdens de menopauze, of als er onregelmatigheden in de menstruatiecyclus zijn
- als er een vermoeden bestaat van diverse defecten in de ontwikkeling en structuur van het orgaan,
- bij voortijdige spontane zwangerschapsafbreking,
- in een situatie waarin zich na de bevalling verschillende complicaties voordoen,
- als de symptomen wijzen op de aanwezigheid van vreemde stoffen in de baarmoeder; vreemde voorwerpen kunnen zijn:
- intra-uteriene anticonceptiemiddelen die de neiging hebben zich aan het baarmoederweefsel te hechten of perforatie van de wanden te veroorzaken,
- kleine fragmenten botweefsel die de integriteit van de baarmoederwanden kunnen beschadigen,
- fragmenten van de placenta en bevruchte eicel die overblijven na een bevalling of abortus,
- ligaturen die een irriterend effect hebben op het baarmoederslijmvlies.
- als er reden is om een breuk in de integriteit van de baarmoederwand te vermoeden ( perforatie of punctie),
Een hysteroscopie van de baarmoeder is een zeer nuttige diagnostische procedure bij vermoeden van schade aan verschillende inwendige lagen van de orgaanwand (spier- en slijmlaag). Dit heeft betrekking op ontstekingsprocessen, mechanische schade of pathologische proliferatie van de inwendige weefsels van de baarmoeder (dysplasie).
Als je beter kijkt, zie je dat poliepen op het baarmoederslijmvlies een variant van dysplasie zijn, omdat ze ook uit lichaamseigen weefsel ontstaan. Laten we proberen de situatie te verduidelijken: wat zijn poliepen, welke soorten zijn ze, wat zijn de gevaren en welke symptomen de arts kan doen vermoeden dat het om baarmoederpoliepen gaat?
Voorbereiding
Omdat hysteroscopie van een baarmoederpoliep niet alleen diagnostische maar ook therapeutische handelingen inhoudt, die gelijkwaardig zijn aan een chirurgische ingreep, kan een dergelijke behandeling niet worden uitgevoerd zonder speciale voorbereiding, vooral wanneer dit het gebruik van anesthesie vereist.
Eerst moet de patiënt door een gynaecoloog worden onderzocht, die een voorlopige diagnose stelt. Onderzoek op een stoel met spiegels geeft geen volledig beeld van wat er zich in de baarmoederhals en de baarmoeder afspeelt. De arts baseert zich in eerste instantie op de veranderingen die tijdens een regulier gynaecologisch onderzoek op de stoel opvallen, anamnestische informatie en eventuele klachten van de patiënt.
Als de arts de aanwezigheid van poliepen in de baarmoeder vermoedt en de vrouw een onderzoek zoals een hysteroscopie aanbiedt, wat in de meeste gevallen met een operatie eindigt, moet hij de patiënt informeren over alle details van deze procedure: hoe een hysteroscopie van de baarmoederpoliep wordt uitgevoerd, hoe de patiënt zich op de procedure moet voorbereiden, welke anesthesiemethoden er bestaan, de verwachte resultaten en alle mogelijke risico's. Als de vrouw toestemming geeft voor manipulaties met een hysteroscoop, krijgt ze een uitgebreid onderzoek voorgeschreven.
Er worden talrijke onderzoeken uitgevoerd voorafgaand aan een hysteroscopie van de baarmoeder, die gericht zijn op het vaststellen en verwijderen van een poliep (of poliepen), waaronder:
- verzameling van materiaal en een algemeen bloedonderzoek, wat zal helpen verduidelijken of er sprake is van een acuut ontstekingsproces in het lichaam, meestal geassocieerd met de activering van een infectieuze factor,
- het uitvoeren van een bloedstollingstest ( coagulogram ),
- bloedbiochemie (gedetailleerde analyse),
- een bloedsuikertest om ernstige vormen van diabetes uit te sluiten, waarbij alle wonden, inclusief postoperatieve wonden, zeer slecht genezen,
- verzameling van materiaal en het uitvoeren van een algemeen urineonderzoek, waarmee de toestand van het urogenitale stelsel wordt aangegeven.
Al deze tests zijn nodig om diverse complicaties tijdens en na de operatie te voorkomen, maar bieden onvoldoende informatie om de diagnose te bevestigen. Instrumentele studies helpen de diagnose te verduidelijken:
- Echografie van de buikholte en de bekkenorganen,
- transvaginale echografie, vergelijkbaar met een endoscopisch onderzoek, maar zonder daaropvolgende operatie (het helpt niet alleen om poliepen op te sporen, hun grootte en structuur te beoordelen, maar ook om een mogelijke zwangerschap in een vroeg stadium te identificeren, aangezien een operatie in dit geval onmogelijk is).
In principe kunnen poliepen in de baarmoeder duidelijk in beeld worden gebracht na een echo. Maar het is niet voldoende om een poliep alleen te detecteren. Het probleem van poliepen in de baarmoeder kan niet met medicijnen worden opgelost. Hormoontherapie, voorgeschreven bij ernstige gevallen van polyposis, wordt beschouwd als een hulpmiddel. De belangrijkste methode blijft het verwijderen van poliepen met alle mogelijke methoden (hysteroscopieën, chirurgische curettage, laserverwijdering, cryodestructie, blootstelling aan elektrische stroom of radiogolven).
De hysteroscopieprocedure heeft echter ook bepaalde contra-indicaties die een grondiger onderzoek van de patiënt vereisen. Daarom wordt een aanvullend onderzoek van de vrouw uitgevoerd op een gynaecologische stoel, waarbij de arts de buikstreek van buitenaf en van binnenuit via de vagina palpeert, wat het mogelijk maakt om afwijkingen te identificeren waarvoor de operatie gecontra-indiceerd is. Tijdens de manipulaties op de stoel neemt de gynaecoloog uitstrijkjes van de microflora uit de vagina, aangezien intracavitaire operaties niet worden uitgevoerd als er een bacteriële of schimmelinfectie in de laesie aanwezig is.
De toestand van de longen en het ademhalingsstelsel kan worden beoordeeld met een röntgenfoto van de borstkas, en mogelijke hartafwijkingen kunnen worden vastgesteld met een elektrocardiogram (ECG). Deze informatie is vooral belangrijk voor een effectieve en veilige anesthesie.
Sommige diagnostische procedures vereisen extra voorbereiding. Om een goed resultaat te krijgen met de microflora-uitstrijkjes, raden artsen daarom af om een week voor de analyse vaginale douches te gebruiken, vaginale tabletten te gebruiken, inclusief anticonceptiemiddelen, of geslachtsgemeenschap te hebben. Het is noodzakelijk om de arts te informeren over eventuele medicatie die u gebruikt en over intoleranties voor verschillende soorten anesthetica.
Het bepalen van de datum van de operatie is ook erg belangrijk. Het baarmoederslijmvlies verandert namelijk voortdurend. Het is aan te raden poliepen te verwijderen op de dagen dat de dikte van het baarmoederslijmvlies minimaal is en er duidelijk neoplasmata zichtbaar zijn, zowel in het lichaam als in het beengebied. Chirurgische ingrepen worden meestal niet uitgevoerd tijdens de menstruatie, maar de minimale dikte van het baarmoederslijmvlies wordt nog 3-5 dagen na het einde van kritieke dagen waargenomen. Op deze dagen wordt een hysteroscopie aanbevolen. In extreme gevallen zal een hysteroscopie nodig zijn in de eerste 10 dagen van de beginfase van de menstruatiecyclus.
Ter voorbereiding op het onderzoek aan de vooravond van de ingreep mag u 6-8 uur voor het onderzoek niets eten. Dit geldt ook voor het drinken van water en andere vloeistoffen. Bovendien is het noodzakelijk om vlak voor de hysteroscopie de blaas te legen.
Techniek verwijdering van baarmoederpoliepen
Hysteroscopie kan worden uitgevoerd voor diagnostische en therapeutische doeleinden. Wanneer poliepen in de baarmoeder met andere onderzoeken zijn opgespoord, speelt diagnostiek met een hysteroscoop geen doorslaggevende rol meer; het stelt u alleen in staat om de grootte en locatie van de neoplasmata nauwkeuriger te bepalen en zo de meest effectieve verwijderingsstrategieën te ontwikkelen.
Hysteroscopie van de baarmoederpoliep als behandelprocedure volgt meestal direct na de diagnostische beoordeling van de weefselconditie en is een operatie aan de baarmoeder, waarbij in de meeste gevallen verwijdering van het voortplantingsorgaan zelf niet nodig is. Deze noodzaak ontstaat wanneer adenomateuze neoplasmata in de baarmoeder worden aangetroffen en histologisch onderzoek (biopsie) de degeneratie van poliepcellen tot kwaadaardige cellen bevestigt. In dit geval is verwijdering van de baarmoeder gericht op het voorkomen van verspreiding van tumormetastasen door het lichaam.
Diagnostische en therapeutische procedures worden uitgevoerd met behulp van een hysteroscoop, een soort sonde met een camera aan het uiteinde en kraantjes. Via deze sonde wordt een preparaat in de holte gebracht en verwijderd, waardoor de holte wordt vergroot en de randen gladder worden. Dit preparaat kan vloeibaar of gasvormig zijn.
Hysteroscopen kunnen verschillende afmetingen hebben. Het chirurgische instrument is groter dan het diagnostische instrument en is bovendien uitgerust met een kanaal waardoor aanvullende instrumenten die tijdens de behandeling nodig kunnen zijn (katheters, scharen, lasergeleiders, luselektroden, curettes, enz.) naar de operatieplek worden gebracht. Aan het uiteinde van de sonde bevindt zich, naast een microcamera die het beeld op het computerscherm weergeeft, een lichtbron.
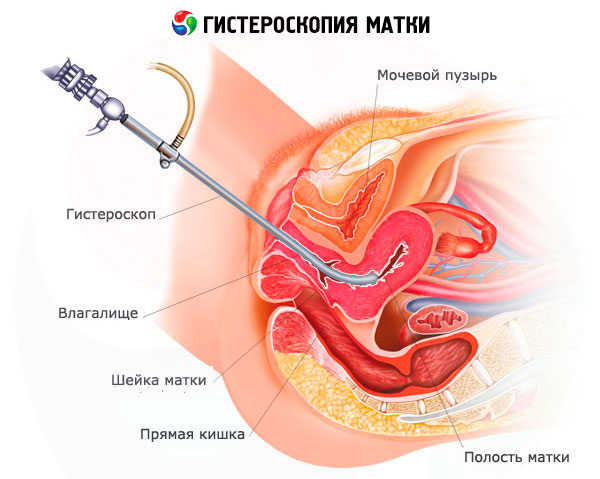
Hysteroscopie van endometrium- en cervicale poliepen wordt uitgevoerd op de operatiekamer van een gynaecologisch ziekenhuis, in speciaal uitgeruste kamers van perinatale centra en gynaecologische klinieken, en minder vaak op poliklinische basis (kantoorhysteroscopie). De operatie om een poliep te verwijderen kan worden geclassificeerd als een eenvoudige ingreep als het om kleine poliepen gaat. Enkele kleine poliepen kunnen poliklinisch worden verwijderd.
Het verwijderen van grote gezwellen wordt beschouwd als een complexe operatie die niet alleen speciale apparatuur vereist, maar ook aanzienlijke ervaring en kennis van de chirurg. In ernstige gevallen wordt na een hormonale behandeling een hysteroscopische verwijdering van poliepen in de baarmoeder uitgevoerd.
Maar welke operatie voor het verwijderen van poliepen in de baarmoeder ook wordt uitgevoerd, deze wordt uitgevoerd onder algehele of regionale anesthesie. De anesthesie voor een hysteroscopie van de baarmoeder en het verwijderen van poliepen wordt individueel gekozen, rekening houdend met de lichaamskenmerken van de patiënt en de complexiteit van de operatie.
Lokale anesthesie, waarbij lidocaïne of andere anesthetica in de baarmoeder worden geïnjecteerd, is voornamelijk geïndiceerd tijdens diagnostische procedures. Behandeling van de baarmoederingang met anesthetica wordt ook toegepast bij kleine, enkelvoudige poliepen of bij de onmogelijkheid van algehele anesthesie.
In de overgrote meerderheid van de gevallen wordt echter de voorkeur gegeven aan algehele anesthesie. In dit geval wordt de anesthesie intraveneus of via een larynxmasker toegediend (inhalatie-anesthesie). Inhalatie-anesthesie wordt beschouwd als een veiligere anesthesiemethode, omdat het minder bijwerkingen veroorzaakt zoals duizeligheid, misselijkheid en spierpijn. Bovendien is de algehele toestand van de patiënt na een dergelijke anesthesie beter dan na intraveneuze infusie van anesthesie.
Een modernere vorm van anesthesie is regionale anesthesie. De verdoving wordt in de wervelkolom geïnjecteerd, zo dicht mogelijk bij het ruggenmerg. Hierdoor verliest de patiënt tijdelijk het gevoel in het onderlichaam, maar blijft hij wel volledig bij bewustzijn.
Met deze methode verdwijnen de onaangename symptomen die kenmerkend zijn voor een algehele anesthesie volledig. Ze is echter wel moeilijker uit te voeren en vereist meer tijd en professionaliteit van de anesthesist.
Bij algehele en regionale anesthesie is de aanwezigheid van een anesthesioloog naast de patiënt vereist, niet alleen tijdens de operatie. Binnen 24 uur na de ingreep moet de gespecialiseerde arts de toestand van de patiënt in de gaten houden en zijn post pas verlaten als de vitale functies in orde zijn.
De tweede fase na anesthesie kan worden beschouwd als manipulaties om de baarmoederholte te vergroten. Eerst wordt met een speciaal instrument de diameter van het baarmoederhalskanaal vergroot, zodat de hysteroscoopbuis vrij in de baarmoederholte kan worden ingebracht. Vervolgens wordt de holte met behulp van een kraan gevuld met gas of vloeistof.
De gasvormige vulling is meestal koolstofdioxide, dat met een speciaal apparaat, een hysteroflator, in de baarmoederholte wordt gebracht. In dit geval is het noodzakelijk om de gastoevoersnelheid en de druk in de baarmoeder te regelen, aangezien hoge snelheden hartfalen, scheuring van longvaten en luchtinfiltratie in het bloed kunnen veroorzaken, wat zelfs tot de dood kan leiden.
Vloeibare vulstoffen kunnen dextran bevatten (zelden gebruikt vanwege het verhoogde risico op anafylaxie en de hoge kosten van het product), gedestilleerd water, oplossingen van natriumchloride, glucose, glycine of Ringer-oplossing. In dit geval moeten het volume en de druk van de toegevoerde vloeistof tijdens de operatie worden bewaakt.
Een van de nadelen van vloeistofhysteroscopie is de zware belasting van de bloedvaten. Bovendien bestaat er een risico op infectieuze complicaties. Meestal wordt echter gekozen voor vloeistoffen als middel om de baarmoederholte te vullen tijdens chirurgische ingrepen, terwijl diagnostiek ook met behulp van koolstofdioxide kan worden uitgevoerd.
Het is belangrijk om te begrijpen dat de vloeistof in de baarmoederholte niet stilstaat. Deze spoelt het orgaan en moet vrij kunnen wegstromen. Dat wil zeggen dat de in- en uitstroom van vloeistof constant moet zijn. Dit laatste wordt bereikt met behulp van een Hegar-dilatator, die de vrije ruimte in het baarmoederhalskanaal vergroot (dit is ook erg handig bij het verwijderen van grote poliepen die via een nauwe ruimte in het baarmoederhalskanaal moeten worden verwijderd). Tijdens een gashysteroscopie wordt het gas afgetapt met een speciale kraan, waarna de baarmoederholte wordt gespoeld met een antiseptische oplossing.
Het apparaat wordt langzaam en zeer voorzichtig in de baarmoeder ingebracht. Eerst onderzoekt de arts de holte van het orgaan en het slijmvlies van de baarmoederhals, waarbij hij de locatie, grootte en structuur van de poliepen noteert. Als de poliepen op een later tijdstip moeten worden verwijderd, neemt de arts eenvoudigweg materiaal af voor een biopsie met behulp van aanvullende instrumenten die de arts bedient met een hysteroscoop. Bij een geplande operatie en wanneer pathologische gezwellen direct na de diagnose kunnen worden verwijderd, dient de verwijderde poliep als materiaal voor histologisch onderzoek.
Het verwijderen van een poliep tijdens een hysteroscopie van de baarmoeder kan op verschillende manieren worden uitgevoerd. Mechanische verwijdering van neoplasmata gebeurt met behulp van chirurgische instrumenten (tang en schaar), die met behulp van een hysteroscoop naar de operatieplek worden gebracht.
Hysteroscopie van cervicale poliepen wordt vergemakkelijkt doordat dergelijke neoplasmata klein zijn en zich op een dunne steel bevinden. Verwijdering van dergelijke poliepen kan zelfs onder plaatselijke verdoving plaatsvinden. Meestal wordt de groei eerst enkele keren gedraaid ten opzichte van de steel (losgeschroefd), waarna deze loslaat en met behulp van een hysteroscoop wordt verwijderd. De plaats waar de poliep aan het slijmvlies vastzit, wordt bovendien met een speciale lus (curette) afgeschraapt.
Indien er speciale apparatuur beschikbaar is, kan de steel van de poliep verwijderd worden en kan de locatie gereinigd worden met behulp van elektrische stroom of laser.
Verwijdering van endometriumpoliepen in de baarmoeder bij kleine neoplasmata op een dunne steel kan worden uitgevoerd met dezelfde methoden als poliepen in het cervixkanaal. Bij grote gezwellen wordt de steel, na deze te hebben losgeschroefd, verwijderd met een resectoscoop of een plastic schaar (polypectomie).
Als de poliepen een onregelmatige vorm hebben (bijvoorbeeld omdat ze geen steel hebben, zoals pariëtale poliepen) of omdat hun locatie in de mond van de eileiders de gebruikelijke chirurgische methode compliceert door de tumor los te schroeven, kunnen dergelijke tumoren direct met een resectoscoop worden verwijderd. Mocht deze mogelijkheid zich voordoen, dan is het beter om over te stappen op veiligere methoden zoals elektrochirurgie of laserverwijdering van de tumor, gevolgd door cauterisatie van de locatie van de poliep, wat in beide gevallen mogelijk is.
In de elektrochirurgie wordt het dichtbranden van weefsel op de plaats van poliepverwijdering elektrocoagulatie genoemd. De laser verwijdert weefsel en sluit tegelijkertijd de bloedvaten af, waardoor bloedingen worden voorkomen.
Over het algemeen duurt de operatie om poliepen in de baarmoeder met een hysteroscoop te verwijderen niet lang. Een enkele poliep in de baarmoederhals wordt meestal binnen 15-20 minuten verwijderd. In ernstigere gevallen duurt het verwijderen van poliepen iets langer dan een half uur.
Herhaalde hysteroscopie
Herhaalde hysteroscopie van de baarmoeder is een veelvoorkomende procedure na verwijdering van poliepen in het baarmoederslijmvlies van het orgaan. Deze procedure wordt uitgevoerd om de resultaten van de behandeling te monitoren. In sommige gevallen wordt herhaalde hysteroscopie echter pas enige tijd na mechanische verwijdering van poliepen voorgeschreven, omdat deze neoplasmata vatbaar zijn voor recidief.
Hoewel het terugkeren van poliepen op dezelfde plaats of in de buurt niet als een zeer frequente complicatie wordt beschouwd (volgens verschillende bronnen, 3 tot 10% van de gevallen van verwijdering van poliepen in de baarmoeder), mag dit feit niet worden genegeerd. Meestal wordt bij terugkerende poliepen gekozen voor laserbehandeling, omdat dit een langduriger resultaat geeft, omdat de laser de diepere weefsellagen kan binnendringen. Het proces van poliepvorming stopt echter niet in alle gevallen. Recidieven komen niet altijd voor, wat al wijst op ernstige problemen in het lichaam die een speciale behandeling vereisen, bijvoorbeeld hormonale therapie.
In dit geval wordt eerst een hormonale behandeling uitgevoerd, gevolgd door een hysteroscopie van de baarmoederpoliep met aansluitend cauterisatie van het baarmoederslijmvlies. Hormonale therapie wordt soms vervangen door diagnostische curettage, wat minder complicaties met zich meebrengt dan hormonale therapie. Het baarmoederslijmvlies wordt immers gekenmerkt door een snel herstel van het weefsel, wat niet gezegd kan worden van het lichaam na blootstelling aan hormonen.
Contra-indicaties voor de procedure
Zoals bij elke chirurgische ingreep wordt het verwijderen van baarmoederpoliepen niet aan alle patiënten voorgeschreven. Sommige contra-indicaties kunnen als absoluut worden beschouwd, en dan moet men op zoek naar andere methoden om baarmoederpoliepen te bestrijden. Andere beperkingen kunnen worden aangepakt door de geïdentificeerde pathologie effectief te behandelen of door de nodige tijd af te wachten.
Absolute contra-indicaties voor hysteroscopie van baarmoederpoliepen zijn onder meer:
- Pathologische veranderingen in het endometrium van de baarmoeder die niet behandelbaar zijn (de aanwezigheid van grof, onelastisch littekenweefsel als gevolg van weefselschade tijdens de bevalling of cervicale stenose, wanneer de toegang tot het orgaan en de kans op uitbreiding ervan beperkt zijn).
- Ernstige pathologieën van verschillende organen en systemen in het decompensatiestadium (gecompliceerde arteriële hypertensie, te hoge bloedglucosewaarden, leidend tot ernstige diabetes mellitus, enz.).
- Oncologische pathologieën van de baarmoeder. Als er maligne cellen van een poliep in de baarmoederhals worden vastgesteld, is verwijdering ervan via hysteroscopie een zeker gevaar, omdat kwaadaardige cellen zich met de vloeistofstroom niet alleen door het hele orgaan kunnen verspreiden, maar ook daarbuiten, bijvoorbeeld tot in de buikholte.
- Een stoornis in de bloedstolling die gepaard gaat met een hoog risico op bloedingen en aanzienlijk bloedverlies tijdens chirurgische ingrepen.
Relatieve contra-indicaties zijn onder meer:
- Zwangerschap. Elke manipulatie in de baarmoederhals gaat gepaard met een verhoogde tonus en het risico op vroeggeboorte en miskraam, om nog maar te zwijgen van de inbrenging in de baarmoederholte, waar het kind op dat moment groeit en zich ontwikkelt. De mogelijkheid om poliepen in de baarmoeder na de bevalling met een hysteroscoop te verwijderen, wordt besproken.
- Menstruatie. Hoewel de dikte van het baarmoederslijmvlies tijdens de menstruatie klein is, waardoor poliepen gemakkelijk te detecteren en te verwijderen zijn, zijn er bepaalde beperkingen in de zichtbaarheid van de operatie. Daarom wordt de procedure voorgeschreven wanneer de menstruatiebloeding gering of helemaal afwezig is (van dag 5 tot dag 10 van de menstruatiecyclus).
- Baarmoederbloeding veroorzaakt door weefselhyperplasie of een andere pathologie. Ook hier is de reden de beperkte zichtbaarheid van de uitgevoerde manipulaties en het onvermogen om het resultaat van de operatie kwalitatief te beoordelen. In dit geval wordt een hysteroscopie van poliepen uitgevoerd nadat de bloeding is gestopt. Daarnaast kan het nodig zijn om de baarmoeder te wassen met steriele oplossingen, zodat bloedstolsels het werkelijke beeld van de gebeurtenissen niet verstoren.
- Ontstekingsziekten van gynaecologische organen in de acute fase. Meestal gaan deze ziekten gepaard met een verstoring van de vaginale microflora (dysbiose) en de activering van een bacteriële, virale of schimmelinfectie. Het is duidelijk dat chirurgische ingrepen zullen bijdragen aan de complicatie van de situatie en de verspreiding van pathogene microflora door het hele lichaam (generalisatie van het proces). Eerst wordt een effectieve behandeling van de ziekte uitgevoerd en pas nadat de infectie is overwonnen, kan er sprake zijn van een operatie.
- Systemische infecties, waaronder acute virale infecties van de luchtwegen, griep, amandelontsteking en andere infectie- en ontstekingsziekten van de luchtwegen. Hierover valt niets te zeggen. Interventie is alleen mogelijk na een effectieve behandeling van de onderliggende ziekte.
- Recidieven van diverse aandoeningen van organen en lichaamssystemen (verergering van een maagzweer, gastritis, bronchiale astma, enz.) als gevolg van een zware belasting van het lichaam. De operatie kan worden uitgevoerd zodra stabiele remissie is bereikt.
Een operatie om baarmoederpoliepen te verwijderen wordt niet uitgevoerd bij patiënten die in ernstige toestand verkeren vanwege somatische aandoeningen. Eerst moet de toestand van de patiënt gestabiliseerd zijn, waarna een mogelijke operatie besproken kan worden.
Gevolgen na de procedure
De gevolgen van elke operatie hangen rechtstreeks samen met het professionaliteitsniveau van het medisch personeel dat bij de ingreep betrokken is. Een anesthesist moet bijvoorbeeld niet alleen de veilige toediening van anesthesie en effectieve medicijnen bepalen, maar ook de dosering correct berekenen. Dit helpt veel complicaties tijdens en na de operatie te voorkomen.
De nauwkeurigheid van de chirurg helpt ontstekingen te voorkomen na accidentele schade aan het gezonde baarmoederslijmvlies of perforatie van het orgaan. Instrumenten worden voorbereid en gedesinfecteerd door junior medisch personeel. Antimicrobiële maatregelen door de chirurg en zijn assistenten helpen infectie van wonden na het verwijderen van poliepen te voorkomen, wat het herstel en herstel van het baarmoederslijmvlies aanzienlijk vertraagt.
De enige gevolgen van hysteroscopie van baarmoederpoliepen die niet kunnen worden uitgesloten, zijn licht ongemak en lichte pijn in de onderbuik gedurende enkele dagen na de operatie. Er is immers sprake geweest van een ingreep in de functie van het orgaan en schade aan de weefsels, dus dergelijke klachten zijn niet verrassend of gevaarlijk. Als een vrouw veel last heeft van de pijn, kan deze worden verlicht met rectale zetpillen met een pijnstillende werking, maar dit is meestal niet nodig.
Lichte bloeding of bloederige afscheiding uit de geslachtsdelen na een hysteroscopie van de baarmoederpoliep wordt ook als normaal beschouwd. Dit symptoom kan 2-3 weken na de ingreep aanwezig zijn. Als de afscheiding echter toeneemt en gepaard gaat met merkbare pijn, is het raadzaam om uw arts te raadplegen.
Een ander verdacht symptoom dat wijst op mogelijke complicaties is een verhoging van de lichaamstemperatuur. In principe wordt bij uteruspoliepen na een operatie een ontstekingsproces in het endometrium waargenomen, dat niet gepaard gaat met pathogene microflora. De lichaamstemperatuur kan licht stijgen, maar normaliseert binnen 2-3 dagen. Als er een sterke stijging van de lichaamstemperatuur is of de subfebriele temperatuur 5 dagen of langer aanhoudt, wijst dit er al op dat het ontstekingsproces lang aanhoudt en hoogstwaarschijnlijk verband houdt met een infectie.
In dit geval schrijven artsen antibacteriële medicijnen voor (injecties of tabletten). Daarnaast kunnen anti-intoxicatiemiddelen en hormonale therapie worden voorgeschreven. Hysteroscopie in combinatie met curettage van de baarmoederholte wordt vaak toegepast.
 [ 10 ]
[ 10 ]
Complicaties na de procedure
Ondanks de vooruitgang in de hysteroscopiemethode voor baarmoederpoliepen, verloopt de operatie niet altijd zonder complicaties. Te veel factoren beïnvloeden de uitkomst van de operatie en de veiligheid ervan. Zo kunnen complicaties niet alleen in de postoperatieve periode optreden (bijvoorbeeld in de vorm van ontstekingen), maar ook tijdens medische ingrepen.
Hysteroscopische verwijdering van poliepen in de baarmoederhals en het omliggende lichaam gebeurt in de overgrote meerderheid van de gevallen onder algehele of plaatselijke verdoving. Ongeacht het type anesthesie bestaat er altijd een risico op allergische reacties, waaronder ernstige (Quincke-oedeem, anafylactische reacties). Om dergelijke complicaties te voorkomen, moeten vóór de operatie anesthesietolerantietests worden uitgevoerd. De anesthesioloog moet de aanwezigheid van aandoeningen van het ademhalings- en cardiovasculaire systeem vaststellen om de dosering van de medicijnen en het werkingstijdstip correct te kunnen berekenen.
Omdat poliepverwijdering wordt uitgevoerd met behulp van vloeistoffen om de baarmoeder te vergroten, is het zeer belangrijk om het volume en de druk ervan te beheersen. Dit helpt complicaties zoals hoge bloeddruk, longoedeem en anafylactische reacties te voorkomen. Bij diabetespatiënten wordt het gebruik van glucose-oplossingen afgeraden.
Er kunnen tijdens de operatie nog andere onaangename dingen gebeuren. Bijvoorbeeld perforatie van de baarmoederwand door onzorgvuldigheid van de chirurg of door zwakte van het vlies zelf. Naast de baarmoeder kunnen ook andere nabijgelegen organen beschadigd raken. Baarmoederbloedingen tijdens de operatie kunnen ook het gevolg zijn van perforatie van de baarmoederwand en beschadiging van de bloedvaten in het myometrium.
Nu even iets over de problemen die een vrouw enkele minuten, dagen of weken na de operatie kan verwachten. Ten eerste is dit een ontsteking van het baarmoederslijmvlies ( endometritis ), veroorzaakt door een infectieuze factor, waarvoor antibiotica noodzakelijk zijn.
Ten tweede, bloedingen, die na de operatie kunnen optreden. In verband met dit symptoom worden hemostatische middelen voorgeschreven en worden de oorzaken van de bloedingen vastgesteld met behulp van dezelfde hysteroscopie. In sommige gevallen is de bloeding niet zo hevig, maar gaat deze gepaard met cervicale stenose, waardoor het moeilijk is om bloed te verwijderen, en stagnatie in het orgaan gaat gepaard met ontstekingsprocessen. Regelmatige spasmolytica zullen helpen om de spieren van de baarmoederhals enigszins te ontspannen.
Ten derde wordt bij baarmoederpoliepen en grote poliepen ernstige schade aan het baarmoederslijmvlies waargenomen, dat zelfs bij afwezigheid van infecties ontstoken kan raken. Ontsteking gaat gepaard met de ontwikkeling van verklevingen in het orgaan. Voor vrouwen in de menopauze veroorzaakt deze complicatie slechts lichte ongemakken (de maag kan een beetje trekken), maar voor vrouwen in de vruchtbare leeftijd kan dit onvruchtbaarheid in gevaar brengen.
Het verwijderen van een poliep met kwaadaardige cellen die niet werden gedetecteerd tijdens histologisch onderzoek is eveneens gevaarlijk. Onvolledige verwijdering van een poliep bedreigt de verspreiding van het kwaadaardige proces naar dieper gelegen weefsels of naar nabijgelegen weefsels.
En natuurlijk bestaat er bij elke methode om poliepen te verwijderen altijd een zekere kans op terugval, wat niet betekent dat je de strijd tegen de ziekte moet opgeven. Je moet altijd rekening houden met het gevaar van degeneratie van poliepcellen.
 [ 11 ]
[ 11 ]
Zorg na de procedure
Afhankelijk van de methode voor chirurgische ingreep aan de baarmoeder, de ernst van de pathologie en het type operatie (spoed of gepland), verloopt de postoperatieve periode na het verwijderen van een poliep met behulp van een hysteroscopie van de baarmoeder anders. Als de operatie vooraf gepland was, d.w.z. alle noodzakelijke onderzoeken zijn uitgevoerd en er geen complicaties zijn opgetreden, kan de patiënt de kliniek de volgende dag of nadat de narcose is uitgewerkt, verlaten. Dit betekent echter niet dat ze haar normale leven kan hervatten, omdat het niet naleven van bepaalde vereisten tot diverse complicaties kan leiden.
Dus, welke aanbevelingen kunt u horen na een hysteroscopie van een baarmoederpoliep:
- Indien de arts het nodig acht, kan hij ontstekingsremmende en antibacteriële therapie voorschrijven. Deze therapie mag in geen geval geweigerd worden.
- De patiënt kan ook hormonale therapie voorgeschreven krijgen bij grote schade of de aanwezigheid van verklevingen. Een dergelijke behandeling zal het baarmoederslijmvlies helpen sneller te herstellen zonder complicaties van het verklevingsproces en recidieven van polyposis.
- Hormonale therapie kan ook worden voorgeschreven bij een hormonale disbalans, wat de oorzaak is van de poliep. De behandeling kan bestaan uit zowel reguliere hormonen als hormonale anticonceptie. U zult deze moeten blijven gebruiken, ondanks het risico op gewichtstoename.
- Als de operatie is uitgevoerd zonder voorafgaand volledig onderzoek van de patiënt en er vooraf geen materiaal voor histologie is afgenomen, zal de verwijderde poliep als biopsie dienen. De biopsieresultaten zijn binnen enkele dagen beschikbaar. Het is absoluut noodzakelijk om deze te verzamelen en te bewaren voor de toekomst. Als de analyse oncologie (baarmoederkanker) bevestigt, zal er met spoed een nieuwe operatie worden gepland, met als doel de baarmoeder te verwijderen.
- Wat seksuele activiteit betreft, is het de moeite waard om deze een tijdje te beperken. Hoe lang u zich moet onthouden van traditionele seks (een week of een maand) wordt bepaald door uw arts. Maar onthoud dat een te vroege start van actieve seksuele activiteit gepaard kan gaan met diverse complicaties, waaronder bloedingen en infecties.
- Gedurende 2-3 weken zal de arts u aanraden om geen warme handelingen te verrichten (solarium, bad, sauna, warme voetbaden) om bloedingen te voorkomen.
- Wat vaginale douches betreft, is het in dit geval niet relevant en zelfs gevaarlijk. Ten eerste kan de baarmoeder zichzelf reinigen zonder onze hulp. Ten tweede draagt vaginale douches zonder noodzaak alleen maar bij aan het wegspoelen van de nuttige microflora uit de vagina en het verzwakken van de lokale immuniteit. Ten derde kan de onsteriliteit van de gebruikte hulpmiddelen en benodigdheden leiden tot infectie van het lichaam van buitenaf. De arts zal zelf aangeven wanneer deze behandeling en preventieve ingreep nodig zijn.
- U mag ook ten minste 2 weken vóór het herhaalde hysteroscopisch onderzoek geen vaginale tabletten, zetpillen of hygiënische tampons gebruiken. Op basis van de resultaten van de biopsie en de beoordeling van de conditie van het baarmoederslijmvlies kan de arts bepaalde beperkingen opheffen of aanvullende procedures voorschrijven.
Wat de menstruatie betreft, kunt u verwachten dat deze op dezelfde dagen zal optreden als vóór de operatie. In sommige gevallen was er echter een lichte verschuiving in de menstruatiecyclus (de menstruatie begon eerder of later dan verwacht, maar niet langer dan een week), wat niet als een pathologie wordt beschouwd. Ongewoon zware afscheiding, evenals een langere menstruatieduur tijdens de herstelperiode, kunnen ook als normaal worden beschouwd. Later zal alles vanzelf beter worden, zonder externe invloeden.
Een andere vraag is of hevige menstruaties op bloedverlies lijken. In dat geval is het beter om snel naar de dokter te gaan, omdat het erg moeilijk is om de grens tussen normaal en pathologisch te onderscheiden.
De vraag die veel jonge vrouwen bezighoudt: wanneer kan er zwangerschap optreden na een hysteroscopie van de baarmoeder? Laten we eerlijk zijn, alles is strikt individueel. Het is duidelijk dat zwangerschap in de eerste maand, wanneer seksueel contact beperkt is, uitgesloten is. Maar in de daaropvolgende maanden is een dergelijke uitkomst niet uitgesloten, omdat een hysteroscopie van de baarmoederpoliep geen enkele invloed heeft op de mogelijkheid om zwanger te worden. Bovendien konden veel vrouwen in de eerste zes maanden zwanger worden, en dat allemaal dankzij een hysteroscopie.
Maar er is één nuance: een vroege zwangerschap kan heel slecht aflopen, omdat het baarmoederslijmvlies tijd nodig heeft om volledig te herstellen, en dat duurt minstens drie maanden.
Hoe voorkom je een ongewenste zwangerschap? Met behulp van hormonale anticonceptie, die door de behandelend arts moet worden voorgeschreven voor een periode van 3 of 4 maanden. Je hoeft hier niet bang voor te zijn, want het stoppen met dergelijke medicijnen vergroot de kans op zwangerschap alleen maar door het reboundeffect. Het verwijderen van poliepen en het vergroten van de kans op zwangerschap door hormoontherapie wordt dus een reële kans voor een vrouw om in de nabije toekomst moeder te worden, iets waar ze vóór de operatie alleen maar van kon dromen.
 [ 12 ]
[ 12 ]
Feedback over de procedure
Ondanks mogelijke complicaties en risico's zijn de meeste beoordelingen van de hysteroscopieprocedure voor baarmoederpoliepen positief. Sommige vrouwen geven aan dat ze na het lezen van negatieve beoordelingen over de operatie banger waren dan nodig was. In de overgrote meerderheid van de gevallen was de operatie succesvol, pijnloos en zonder gevaarlijke gevolgen.
Velen waren aanvankelijk bang voor de noodzaak van algehele anesthesie. Niet alleen voor de anesthesie zelf en het daarmee gepaard gaande risico op allergische reacties en overdosering, maar ook voor het herstel ervan, dat gepaard ging met duizeligheid, misselijkheid, braken, hoofdpijn, spierpijn en pijn in de onderrug. De operatie duurde overigens niet lang, waardoor vrijwel niemand complicaties ondervond van de anesthesie, behalve de meest gevoelige patiënten.
Zelfs vrouwen bij wie de poliepen onder plaatselijke verdoving werden verwijderd, klaagden niet over pijn of ongemak tijdens de operatie. Postoperatieve symptomen, zoals weinig afscheiding uit de geslachtsdelen, lichte zeurende pijn en ongemak in de onderbuik en een kortdurende verhoging van de temperatuur, hinderden de vrouwen nauwelijks en verliepen zonder gevolgen.
Controle hysteroscopisch onderzoek toonde weinig complicaties. En recidieven van poliepen kunnen, volgens reviews, worden beschouwd als geïsoleerde complicaties die geen verband houden met de procedure zelf. Behandeling met hormonale middelen en medicijnen die de algemene en lokale immuniteit verhogen, leidden immers tot stabilisatie van de aandoening en poliepen verschenen na verwijdering niet meer.
Veel vrouwen zijn gewoon blij met de kans om moeder te worden. In de meeste gevallen werd de zwangerschap pas na vijf maanden of langer vastgesteld. Maar sommigen hadden het geluk om zelfs eerder een positieve zwangerschapstest te krijgen (na drie tot vier maanden, zodra het baarmoederslijmvlies volledig hersteld was).
Maar vóór de operatie hoopten veel vrouwen niet eens op zo'n wonder, omdat ze zichzelf niet in staat achtten een nieuw leven te verwekken. En het feit dat de operatie niet ingewikkeld was, zonder complicaties verliep en relatief goedkoop was, maakt de vreugde alleen maar groter bij degenen die nog tegen hun buik praten, en bij degenen die de erfgenaam al met eigen ogen hebben gezien en hem aan de borst hebben kunnen leggen.
Het is duidelijk dat geen enkele ingreep, laat staan een volwaardige chirurgische ingreep, zonder negatieve recensies kan. Maar dergelijke recensies gaan niet zozeer over de geringe effectiviteit van de behandeling, maar eerder over het gebrek aan professionaliteit en de onzorgvuldigheid van specifieke artsen en anesthesiologen die in individuele klinieken werken. Het zijn juist deze vrouwen die complicaties associëren die tijdens of na de operatie optreden. Niemand schrijft over het niet naleven van de eisen voor postoperatieve zorg, maar dit zou ook de uitkomst van de behandeling kunnen hebben beïnvloed.
Hysteroscopie van een baarmoederpoliep is een procedure die twee soorten manipulaties combineert: diagnostisch en therapeutisch, wat zeer geschikt is voor spoedoperaties. Indien het onderzoeksprotocol en de operatietechniek worden gevolgd, wordt het verwijderen van poliepen als vrij veilig beschouwd en veroorzaakt het weinig ongemak, vooral omdat de ingreep aan de organen niet blindelings wordt uitgevoerd. De arts kan elke beweging van de instrumenten en situaties die zich tijdens de procedure voordoen, controleren, waardoor verwijdering van poliepen van slechte kwaliteit vrijwel uitgesloten is, vooral als er een laser wordt gebruikt. We kunnen met zekerheid zeggen dat deze methode toekomst- en ontwikkelingsperspectieven heeft, ondanks het feit dat het verwijderen van poliepen met deze techniek al een gangbare medische procedure is geworden.

