Medisch expert van het artikel
Nieuwe publicaties
Ademhalingsonderzoek
Laatst beoordeeld: 05.07.2025

Alle iLive-inhoud wordt medisch beoordeeld of gecontroleerd op feiten om zo veel mogelijk feitelijke nauwkeurigheid te waarborgen.
We hebben strikte richtlijnen voor sourcing en koppelen alleen aan gerenommeerde mediasites, academische onderzoeksinstellingen en, waar mogelijk, medisch getoetste onderzoeken. Merk op dat de nummers tussen haakjes ([1], [2], etc.) klikbare links naar deze studies zijn.
Als u van mening bent dat onze inhoud onjuist, verouderd of anderszins twijfelachtig is, selecteert u deze en drukt u op Ctrl + Enter.
Ondanks de grote successen in de ontwikkeling van speciale methoden voor het bestuderen van de toestand van de ademhalingsorganen, zijn veel van de door R. Laennec beschreven methoden voor lichamelijk onderzoek nog steeds van primair belang. Toegegeven, we proberen nu alleen die symptomen te identificeren die werkelijk een belangrijke diagnostische waarde hebben, in het besef dat bij sommige longziekten (bijvoorbeeld bronchogene kanker of tuberculose) het optreden van deze symptomen vaak wijst op een vrij uitgesproken stadium van de ziekte, en dat voor een vroege diagnose subtielere methoden nodig zijn.
Een ander verschil in het moderne onderzoeksstadium van het ademhalingsstelsel is de aanzienlijk grotere aandacht voor de fysiologie van de ademhaling, de relatie tussen klinische symptomen en stoornissen van de externe ademhalingsfunctie en functionele, en niet alleen anatomische, veranderingen.
Het huidige stadium van begrip van pathologische processen die zich voordoen in de ademhalingsorganen is onmogelijk zonder kennis van die beschermende mechanismen die de penetratie van micro-organismen, stofdeeltjes, giftige stoffen, stuifmeel van planten, enz. voorkomen. Naast anatomische barrières (larynx, epiglottis, talrijke vertakkingen en vernauwingen van de bronchiën), rijke vascularisatie van het slijmvlies van de luchtwegen, hoestreflex, speelt mucociliair transport uitgevoerd door het trilhaarepitheel van de bronchiën een zeer belangrijke rol bij de bescherming van de ademhalingsorganen, evenals de vorming van tracheobronchiale secretie die biologisch actieve stoffen bevat (lysozym, lactoferrine, a1-antitrypsine) en immunoglobulinen van alle klassen gesynthetiseerd door plasmacellen, maar voornamelijk IgA. Op het niveau van de terminale bronchiën, alveolaire ductus en alveoli wordt de beschermende functie voornamelijk vervuld door alveolaire macrofagen en neutrofiele granulocyten met hun uitgesproken chemotaxis en fagocytose, evenals door lymfocyten die lymfokines afscheiden die macrofagen activeren. Broncho-geassocieerd lymfoïde weefsel (BALT), evenals reacties van humorale immuniteit (immunoglobulinen van klasse A en G), zijn van bijzonder belang in de beschermende mechanismen van de ademhalingsorganen. Een belangrijke rol bij de bescherming van de longen wordt ingenomen door hun volledige ventilatie.
Al deze mechanismen van ademhalingsbescherming kunnen en moeten nu bij elke individuele patiënt worden bestudeerd. Dit maakt een gedetailleerder beeld van de kenmerken van de zich ontwikkelende ziekte mogelijk en daarmee de keuze voor een rationelere behandeling.
Bij het onderzoeken van de ademhalingsorganen (wat, zoals in alle andere gevallen, begint met vragen, gevolgd door inspectie, palpatie, percussie en auscultatie ), is de belangrijkste vraag die beantwoord moet worden het bepalen van de overheersende lokalisatie van het proces: de luchtwegen, het longparenchym of het pleura. Vaak zijn meerdere delen van het ademhalingsstelsel tegelijkertijd betrokken: bijvoorbeeld bij een ontsteking van een longkwab (lobaire of croupeuze pneumonie ) is er bijna altijd een ontsteking van de pleurale vellen ( pleuritis ), bij focale pneumonie begint het proces meestal met een ontsteking van de bronchiën ( bronchitis ) en ontwikkelt zich vervolgens peribronchiale ontsteking. Dit maakt het klinische beeld van een aantal longziekten divers en dwingt ons om de gedetecteerde tekenen vanuit verschillende posities te beoordelen.
Medische geschiedenis van luchtwegaandoeningen
Door voortdurend vragen te stellen, kunnen we de kenmerken van de ontwikkeling van longpathologie identificeren - de anamnese van de ziekte. Het algemene principe "neem geen tijd om de anamnese te bestuderen" moet ten volle worden toegepast bij het bestuderen van aandoeningen van de luchtwegen. De tijdsvolgorde van het optreden van bepaalde symptomen van de ziekte, de kenmerken van de beginfase, recidieven, de frequentie ervan en de aanwezigheid van provocerende factoren, de aard en effectiviteit van de behandeling en het optreden van complicaties worden gespecificeerd.
Zo kunnen bij acute longziekten algemene symptomen zoals malaise, koude rillingen en koorts al enkele dagen vóór longsymptomen (virale pneumonie) of bijna gelijktijdig daarmee ( pneumokokkenpneumonie ) worden vastgesteld, en is acuut optredende ernstige dyspneu een zeer belangrijk teken van bronchiale astma, acute respiratoire insufficiëntie en pneumothorax. De verkregen resultaten moeten worden geëvalueerd met behulp van speciale onderzoeksmethoden (sputum- en bloedonderzoek, radiografie, enz.). Van bijzonder belang zijn aanwijzingen voor de aanwezigheid van allergische reacties (urticaria, vasomotorische rhinitis, angio-oedeem, bronchospasme) als reactie op de werking van factoren zoals voedsel, geuren en geneesmiddelen (voornamelijk antibiotica en vitamines). De laatste tijd is er veel aandacht besteed aan de mogelijkheid om het beloop van bronchiale astma te verergeren bij gebruik van aspirine en andere niet-steroïde anti-inflammatoire geneesmiddelen ("aspirine-astma").
Een belangrijke fase van het onderzoek is het proberen vast te stellen van de oorzaak van de ziekte (infectieus, beroepsziekte, medicamenteus).
Een aantal ernstige longziekten wordt in verband gebracht met min of meer langdurig contact met diverse industriële (beroeps)factoren, zoals siliciumdioxidehoudend stof, asbest, talk, ijzer, aluminium, enz. Naast de bekende beroepsstoflongziekten (pneumoconiose ) wordt nu steeds vaker een verband gevonden tussen een longziekte als exogene allergische alveolitis en tal van omgevingsfactoren, zoals rot hooi, rauw graan, enz. ("boerenlong", "kaasboerenlong", "pluimveeboerenlong", enz.). Het is niet ongebruikelijk dat er diffuse longveranderingen optreden bij patiënten die medicijnen krijgen zoals cytostatica, nitrofuranen, cordaron en zijn analogen, evenals langdurige radiotherapie voor diverse niet-pulmonale aandoeningen.
Uiteindelijk moeten alle geïdentificeerde kenmerken van het beloop van de ziekte in de vorm van een passende grafische afbeelding worden gepresenteerd. Een voorbeeld hiervan is de observatie van een patiënt met lobaire pneumonie.
Ten slotte kan belangrijke informatie worden verkregen door het bestuderen van de familiegeschiedenis (familiepredispositie voor bronchopulmonale ziekten, zoals bronchiale astma, tuberculose of de aanwezigheid van a1-antitrypsinedeficiëntie, cystische fibrose ), evenals slechte gewoonten: roken is een algemeen erkende risicofactor voor longkanker, alcoholmisbruik draagt bij aan het ongunstige beloop van longontsteking (ettervorming, abcesvorming).
Roken (met name het roken van sigaretten) speelt een bijzondere rol in de geschiedenis van longziekten bij elke individuele patiënt, omdat het de ziekte veroorzaakt of verergert. Daarom is het belangrijk dat de arts zowel het aantal gerookte sigaretten per dag als de tijd dat de patiënt rookt (de zogenaamde "pakjesjaren") kent (registreert). Chronische bronchitis en longemfyseem, ernstige vormen van chronische obstructieve longziekte (COPD), komen het meest voor bij zware rokers;bronchogene kanker, een van de meest voorkomende kwaadaardige tumoren bij mannen en steeds vaker voorkomend bij vrouwen, houdt rechtstreeks verband met roken.
Onderzoek van de bovenste luchtwegen
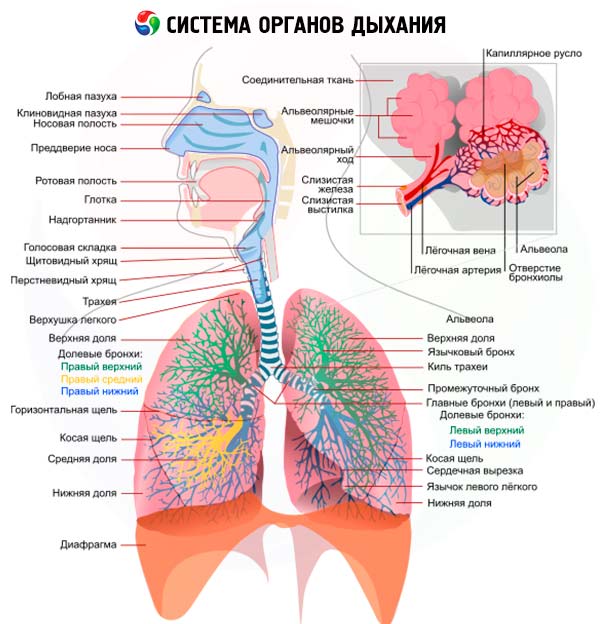
Direct onderzoek van de ademhalingsorganen begint vaak met een onderzoek van de borstkas. Een vooronderzoek van de bovenste luchtwegen is echter correcter, vanwege de belangrijke rol die verschillende pathologische veranderingen in de bovenste luchtwegen kunnen spelen bij het ontstaan van longaandoeningen. Het spreekt voor zich dat een gedetailleerd onderzoek van de bovenste luchtwegen de verantwoordelijkheid is van een KNO-arts. Een arts van welke specialisatie dan ook (en met name een therapeut) moet echter de belangrijkste symptomen van de meest voorkomende aandoeningen van de neus, keelholte en het strottenhoofd kennen en de eenvoudigste methoden voor onderzoek van de bovenste luchtwegen beheersen.
Allereerst wordt bepaald hoe vrij de patiënt door de neus kan ademen. Om de neusademhaling beter te kunnen beoordelen, wordt de patiënt gevraagd de neusholtes afwisselend af te sluiten en achtereenvolgens de linker- en rechterneusvleugels tegen het neustussenschot te drukken. Moeilijkheden met neusademhaling zijn een veelvoorkomende klacht bij patiënten en komen bijvoorbeeld voor bij een scheef neustussenschot, acute en chronische rhinitis en sinusitis.
Ze verduidelijken of de patiënt een droog gevoel in de neus heeft, wat kan optreden in het beginstadium van acute rhinitis of constant kan worden waargenomen bij patiënten met chronische atrofische rhinitis. Patiënten klagen vaak over het verschijnen van afscheiding uit de neus. In dergelijke gevallen wordt de hoeveelheid ervan bepaald (zware afscheiding bij acute rhinitis, weinig afscheiding, met korstvorming - bij atrofische rhinitis), de aard ervan (sereuze of slijmerige afscheiding - bij acute catarrale rhinitis, waterige afscheiding - bij vasomotorische rhinitis, dikke en purulente afscheiding - bij sinusitis, sereuze afscheiding - bij griep, enz.), en ze noteren ook of de hoeveelheid afscheiding uit de rechter- en linkerneusholtes hetzelfde is.
Er moet veel aandacht worden besteed aan klachten van patiënten over neusbloedingen, die kunnen worden geassocieerd met lokale oorzaken (trauma, tumoren, ulceratieve laesies van het neusslijmvlies) of worden veroorzaakt door enkele algemene ziekten (bijvoorbeeld hypertensie, hemorragische diathese, leukemie, vitaminetekort, enz.). Als er neusbloedingen aanwezig zijn, wordt bepaald hoe vaak ze bij de patiënt voorkomen (episodisch of regelmatig), of ze schaars of overvloedig zijn. Lichte neusbloedingen stoppen meestal vanzelf. Overvloedige neusbloedingen (meer dan 200 ml per dag) kunnen gepaard gaan met algemene symptomen die kenmerkend zijn voor alle overvloedige bloedingen (algemene zwakte, daling van de bloeddruk, tachycardie) en kunnen noodmaatregelen vereisen om deze te stoppen (neustamponade). Er moet rekening mee worden gehouden dat het niet altijd mogelijk is om het volume van neusbloedingen correct te bepalen, omdat het bloed dat langs de achterwand van de nasopharynx stroomt vaak door patiënten wordt ingeslikt.
Soms klagen patiënten ook over een verslechtering van het reukvermogen ( hyposmie ) of zelfs de volledige afwezigheid ervan. Reukstoornissen kunnen gepaard gaan met zowel moeite met neusademhaling als schade aan de reukzenuw.
Wanneer de bijholten (voorhoofdsholte, bovenkaakholte, enz.) ontstoken raken, kan er pijn optreden in het gebied van de neuswortel, het voorhoofd, de jukbeenderen, soms uitstralend naar de slaapstreek.
Een grondig onderzoek van de neusholte wordt uitgevoerd door een KNO-arts met behulp van een rhinoscopie, waarbij gebruik wordt gemaakt van speciale neusspiegels. Het voorste deel van de neusholte kan echter ook goed worden onderzocht zonder speciale technieken. Om dit te doen, gooit de patiënt zijn hoofd iets naar achteren, plaatst hij vier vingers (II-V) van de rechterhand op het voorhoofd van de patiënt en drukt hij met de duim van dezelfde hand lichtjes (van onder naar boven) op het puntje van de neus. Let ook op de aanwezigheid van pijn bij palpatie en kloppingen in het gebied van de neuswortel, de neusrug en de projectieplaatsen van de voorste en bovenste bijholten. Pijn, evenals zwelling van de weke delen en hyperemie van de huid in deze gebieden, kan optreden bij schade aan de neusbeenderen en ontstekingsziekten van de bijholten.
Een volledig onderzoek van het strottenhoofd is alleen mogelijk met behulp van een laryngoscopie, die wordt uitgevoerd door een KNO-arts. In gevallen waarin de patiënt wordt onderzocht door een arts met een andere specialisatie, worden de klachten van de patiënt geanalyseerd, wat wijst op een mogelijke aandoening van het strottenhoofd (bijvoorbeeld pijn bij het praten en slikken, een kenmerkend geblaf of juist een stille hoest), worden veranderingen in de stem ( heesheid, afonie) vastgesteld, worden ademhalingsstoornissen opgemerkt (luid, gespannen, moeilijk ademhalen), die zich bijvoorbeeld manifesteren met stenose van het strottenhoofd.
Bij onderzoek van het strottenhoofd worden mogelijke vormveranderingen beoordeeld (bijvoorbeeld als gevolg van een trauma); bij palpatie van het strottenhoofdgebied wordt vastgesteld of er sprake is van zwelling of pijn (als gevolg van traumatisch letsel, chondroperichondritis, enz.).
Aanvullende methoden voor onderzoek van de ademhalingsorganen
Om de diagnose te verduidelijken, zijn de mate van activiteit van het longproces (exacerbatie, remissie), de functionele toestand van het ademhalingsstelsel, aanvullende methoden van klinisch onderzoek van groot belang, zoals bloedonderzoek (inclusief immunologische indicatoren), urine-, maar vooral sputumanalyse, bronchoalveolaire lavagevloeistof, pleuravocht, evenals radiologische methoden, die de laatste jaren zijn aangevuld met tomografische en computertomografische onderzoeken, radiocontrastmethoden (bronchografie, angiopulmonografie), radionuclide- en endoscopische methoden (bronchoscopie, thoracoscopie, mediastinoscopie), punctiebiopsie van de longen, mediastinale lymfeklieren, speciale cytologische onderzoeken. Bijzondere aandacht wordt besteed aan de studie van de functie van de externe ademhaling.
De noodzaak om aanvullende onderzoeksmethoden te gebruiken, hangt ook samen met het feit dat bij een aantal observaties, met name in de vroege stadia van de ziekte, bij algemeen onderzoek geen veranderingen worden vastgesteld die zich klinisch niet manifesteren (bijvoorbeeld bronchogene kanker, klein tuberculeus infiltraat). In deze gevallen hangt de diagnose af van de mogelijkheid om aanvullende methoden te gebruiken.
Sputumonderzoek
Macroscopisch onderzoek van sputum is eerder besproken. Microscopisch onderzoek van sputum (gekleurde uitstrijkjes) kan een overwicht aan neutrofielen aantonen, wat geassocieerd is met een bacteriële infectie (pneumonie, bronchiëctasieën, enz.), wat bij sommige patiënten vervolgens wordt bevestigd door de detectie van microbiële groei tijdens sputumkweek, of eosinofielen, wat als kenmerkend wordt beschouwd voor bronchiale astma en andere allergische longaandoeningen. Bij bronchiale astma kunnen Curschmann-spiralen (slijmafzettingen van spasmodisch vernauwde bronchiën) en Charcot-Leyden-kristallen (waarvan wordt aangenomen dat het restanten zijn van eosinofielen) in het sputum worden aangetroffen. De aanwezigheid van erytrocyten in het uitstrijkje wijst op een vermenging met bloed, wat wijst op een bronchiale of pulmonale bloeding. Alveolaire macrofagen kunnen worden aangetoond, wat aangeeft dat het materiaal afkomstig is uit de diepe delen van de luchtwegen. Als ze hemoglobinederivaten bevatten (siderofagen, cellen met hartafwijkingen), kan men denken aan de aanwezigheid van bloedstagnatie in de longcirculatie (gedecompenseerde mitralisklepafwijking, andere oorzaken van hartfalen). Algemene microscopie van sputum kan elastische vezels aantonen - een teken van vernietiging van longweefsel (abcessen en gangreen van de longen, tuberculose), evenals schimmelinfecties. De belangrijkste methode om sputum te bestuderen is de identificatie van bacteriën in met Gram-gekleurde uitstrijkjes. Dit levert waardevolle informatie op over de oorzaak van het ontstekingsproces, met name longontsteking, en maakt een meer gerichte etiologische behandeling mogelijk.
Onderzoek van lavagevloeistof
De laatste jaren is microscopisch onderzoek van de vloeistof verkregen door het wassen (van het Engelse lavage - wassen) van de wanden van de subsegmentale bronchiën met een isotone oplossing - bronchoalveolaire lavagevloeistof (BALF), die wordt afgezogen met dezelfde bronchofibroscoop die werd gebruikt om de oplossing in te druppelen, wijdverbreid geworden. De normale cellulaire samenstelling van BALF bij niet-rokers per 100-300 ml vloeistof wordt voornamelijk vertegenwoordigd door alveolaire macrofagen (tot 90%), bandneutrofielen (1-2%), lymfocyten (7-12%) en bronchiale epitheelcellen (1-5%). Belangrijke diagnostische conclusies worden getrokken op basis van veranderingen in de cellulaire samenstelling van BALF, de activiteit van alveolaire macrofagen en een aantal andere immunologische en biochemische indicatoren. Bijvoorbeeld, in een veel voorkomende diffuse longlaesie als sarcoïdose, overheersen lymfocyten over neutrofielen in de BALF; Door schimmels en pneumocysten op te sporen, kunnen zeldzame varianten van bronchopulmonale infecties worden gediagnosticeerd.
Pleurale punctie
Het onderzoek van vocht verkregen door pleurapunctie heeft een zekere diagnostische waarde. Het type (licht, transparant, troebel, purulent, bloederig, chyleus), de geur en de relatieve dichtheid van het eiwitgehalte worden bepaald. Bij aanwezigheid van exsudaat (in tegenstelling tot transsudaat) zijn de relatieve dichtheid en het eiwitgehalte in het verkregen vocht hoog, respectievelijk meer dan 1,015 en 2,5%; momenteel wordt in plaats van de Rivolt-test de verhouding van het eiwitgehalte in het pleuravocht tot het eiwitgehalte in het plasma bepaald (bij aanwezigheid van exsudaat is deze meer dan 0,5).
Röntgenonderzoeksmethoden
Van bijzonder belang bij de diagnose van luchtwegaandoeningen zijn radiologische methoden, die diagnostische aannames bevestigen die in eerdere onderzoeksfasen zijn ontstaan, betrouwbaar zijn tijdens dynamische observatie en in sommige gevallen helpen de etiologie van de ziekte te verduidelijken, zelfs voordat de resultaten van bacteriologisch en cytologisch onderzoek bekend zijn. Het belang van radiologische methoden bij het bepalen van de lokalisatie van longveranderingen en het begrijpen van de essentie van het proces is onvoorwaardelijk. Zo kunnen bronchopneumonie en schimmellaesies in elk deel van de longen worden vastgesteld; lobaire en segmentale veranderingen zijn voornamelijk kenmerkend voor pneumonie, longinfarct en endobronchiale tumorgroei.
Tegenwoordig wordt fluoroscopie veel minder vaak gebruikt, omdat het een hogere stralingsbelasting met zich meebrengt, de interpretatie van veranderingen grotendeels subjectief is en vergelijkende dynamische observatie moeilijk is. Het gebruik van een televisiescherm en video-opname van het beeld maakt het echter mogelijk om enkele negatieve aspecten te vermijden. Het voordeel van deze methode is de mogelijkheid om de longen tijdens het ademen te bestuderen, met name de bewegingen van het middenrif, de toestand van de sinussen en de positie van de slokdarm.
Röntgenonderzoek ( fluorografie ) is de meest objectieve, wijdverbreide en in wezen de belangrijkste methode voor aanvullend onderzoek, waarmee nauwkeurige gegevens kunnen worden verkregen en dynamisch kunnen worden geëvalueerd. Het gebruik van schuine en laterale posities, de positie van de lordose (om apicale lokalisaties te identificeren), enz. helpt de diagnose te verduidelijken. In dit geval worden de kenmerken van het longparenchym, de vasculaire en interstitiële structuur (longpatroon) geanalyseerd, de longwortels en een aantal andere delen van het ademhalingsstelsel beoordeeld. Veranderingen worden gedetailleerder gespecificeerd tijdens tomografie en computertomografie. Deze methoden maken het mogelijk om pathologieën van de bronchiën, de luchtpijp (met name de vertakkingen ervan) en de afdichtingen op verschillende diepten te identificeren. Bijzonder informatief in dit opzicht is computertomografie, die, dankzij het gebruik van een computer, gelijktijdig en in korte tijd gegevens van honderden transilluminaties van een bepaalde weefsellaag verwerkt, waardoor informatie kan worden verkregen over zeer kleine en moeilijk toegankelijke formaties voor conventioneel röntgenonderzoek.
Tot de radiologische methoden behoort ook contrastangiopulmonografie met de introductie van jodiumhoudende stoffen (urotrast, verografin), waarmee de kenmerken van de vaten van de longcirculatie en de slagaders van de bronchiën kunnen worden geïdentificeerd.
Van zekere diagnostische waarde zijn de gegevens verkregen met behulp van radionuclidemethoden: introductie van radioactieve isotopen en daaropvolgende beoordeling van hun distributie in de borstorganen met behulp van speciale apparaten (scanners, gammacamera's, enz.). In de longheelkunde worden gewoonlijk radioactieve isotopen van technetium ( 99Tc ), met name technetium-gemerkt albumine, gallium ( 67Ga ), xenon ( 133Xe ), indium ( 133In ) en fosfor ( 32P ) gebruikt. Radionuclidemethoden maken het mogelijk om perfusie-eigenschappen (technetium), regionale ventilatie (xenon), proliferatieve cellulaire activiteit van het interstitium en lymfeklieren (gallium) te beoordelen. Deze studie onthult bijvoorbeeld op betrouwbare wijze perfusiestoornissen bij longembolie en accumulatie van galliumisotopen in de mediastinale lymfeklieren bij actieve sarcoïdose.
Endoscopische onderzoeksmethoden
Een bijzondere plaats in het onderzoek van een patiënt met een longaandoening wordt ingenomen door endoscopische methoden, waaronder bronchoscopie van primair belang is. Met behulp van een moderne bronchofibroscoop kunnen de kenmerken van de luchtwegen, van de glottis tot de subsegmentale bronchiën, visueel worden beoordeeld, kan de functie van de mucociliaire roltrap worden onderzocht, kan de inhoud van de respiratoire buizen op verschillende niveaus worden afgenomen voor cytologisch en bacteriologisch onderzoek, kan een bronchoalveolaire lavage worden uitgevoerd met aansluitend onderzoek van de verkregen spoeling, kan een punctiebiopsie van het bronchiale slijmvlies worden uitgevoerd, evenals een transbronchiale biopsie van aangrenzend weefsel (lymfeklier, long). De bronchoscoop wordt ook gebruikt voor therapeutische doeleinden, soms voor het spoelen van de bronchiën en het plaatselijk toedienen van antibacteriële middelen bij bronchiëctasieën (bronchiale sanering), maar vooral voor het vloeibaar maken en wegzuigen van slijm uit het lumen van geblokkeerde bronchiën tijdens een oncontroleerbare aanval van bronchiale astma, vooral in aanwezigheid van een beeld van een "stille long" en het verwijderen van een vreemd voorwerp.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Indicaties voor bronchoscopie
Indicaties |
Notities |
Hemoptysis. |
Om de bron te achterhalen (bij voorkeur in de periode vlak voor het einde van de bloeding) en de bloeding te stoppen. |
Chronische hoest zonder duidelijke oorzaak. |
Er kan sprake zijn van een endobronchiale tumor die niet zichtbaar is op de röntgenfoto. |
Vertraagde genezing van longontsteking. |
Om een lokale bronchiale obstructie uit te sluiten. |
Atelectase. |
Om de oorzaak vast te stellen. |
Longkanker. |
Voor biopsie, beoordeling van de operabiliteit. |
Longabces. |
Om een bronchiale obstructie uit te sluiten, moet er materiaal voor bacteriologisch onderzoek worden verkregen en moet de drainage worden verbeterd. |
Vreemd voorwerp. |
Verwijderen. |
Bij patiënten met hemoptysis (vooral herhaaldelijke) of longbloedingen is een bronchoscopie verplicht. Hiermee kan de bron (luchtpijp, bronchiën, parenchym) en de oorzaak (bronchiëctasieën, tumor, tuberculose) van de bloeding worden vastgesteld.
Andere endoscopische methoden die zelden worden toegepast, zijn thoracoscopie (onderzoek van de pleurale lagen) en mediastinoscopie (onderzoek van het voorste mediastinum). Een van de belangrijkste doelen hiervan is het nemen van een biopsie van de overeenkomstige gebieden.
Echografie (echografie)
In de longziekten geeft echografie nog niet veel informatie. Het kan worden gebruikt om kleine gebieden met exsudaat te identificeren en een pleurapunctie uit te voeren.
Intradermale tests
Bij de diagnose van bepaalde longziekten worden intradermale testen gebruikt, die helpen om de aanwezigheid van atopie (bijvoorbeeld allergische rhinitis, bepaalde vormen van bronchiale astma) en de oorzaak van pulmonale eosinofilie vast te stellen. Ookde tuberculinetest (vooral in de pediatrische en adolescentenpraktijk) en de test van Kveim (bij de diagnose van sarcoïdose) zijn van diagnostische waarde.
Onderzoek naar de externe ademhalingsfunctie
Evaluatie van de functionele toestand van de ademhalingsorganen is de belangrijkste fase van het patiëntonderzoek. De functies van de longen zijn zeer divers: gasuitwisseling, regulering van het zuur-base-evenwicht, warmte-uitwisseling, wateruitwisseling, synthese van biologisch actieve producten, maar een van de belangrijkste functies van de ademhalingsorganen is de gasuitwisseling, die de luchtstroom naar de alveoli (ventilatie), gasuitwisseling in de alveoli (diffusie) en zuurstoftransport door het bloed van de longcapillairen (perfusie) omvat. Daarom neemt de studie van de functie van het uitwendige ademhalingsapparaat een speciale plaats in bij de studie van de ademhalingsorganen. De normale werking van dit systeem zorgt voor gasuitwisseling tussen de externe en interne omgeving en bepaalt daarom de volledigheid van de weefselrespiratie. Daarom is het belangrijk om de rol van alle componenten van het uitwendige ademhalingsmechanisme te begrijpen. De clinicus moet de functionele capaciteit van dit systeem vaststellen, d.w.z. de mate van respiratoire insufficiëntie vaststellen.
De belangrijkste methode om de functie van de externe ademhaling, met name de ventilatiefunctie, te bepalen, is spirografie. De belangrijkste spirografische indicatoren (longvolumes) worden onderverdeeld in statische en dynamische. De eerste groep omvat volumetrische parameters. Allereerst is dit de vitale capaciteit van de longen (VC), d.w.z. het luchtvolume tijdens maximale uitademing dat wordt geproduceerd na maximale inademing. Van de dynamische indicatoren is de geforceerde vitale capaciteit van de longen (FVC) van bijzonder belang - het luchtvolume tijdens de meest intense en snelle uitademing, dat 80-85% bedraagt van de VC in de eerste seconde van de uitademing (FEV1) (Tiffeneau-test). De FVC wordt beïnvloed door de staat van bronchiale doorgankelijkheid: hoe kleiner het lumen van de bronchiën, hoe moeilijker de uitademing, hoe kleiner het volume van de geforceerde uitademing.
Een andere dynamische indicator is de volumetrische snelheid van geforceerde in- en uitademing (normaal 5-7 l/s) en tijdens rustige ademhaling (normaal 300-500 ml/s). Deze wordt bepaald door een speciaal apparaat, een pneumotachometer, en geeft de staat van de bronchiale doorgankelijkheid weer: een afname van de uitademingssnelheid is een teken van bronchiale obstructie.
De ademhalingsfrequentieparameters worden grafisch weergegeven door middel van flow-volumecurven, waarbij elk punt overeenkomt met een bepaald percentage van de FVC: de luchtstroom (in liter per seconde) wordt uitgezet langs de ordinaat, het geforceerde expiratoire volume (in procent of liter) langs de abscis, en de piek- en momentane volumetrische stroomsnelheden (MVF) worden bepaald op het moment van geforceerde expiratie. Bij bronchiale obstructie is de curve naar links verschoven en heeft een vlakke terminale vorm, bij longrestrictie is deze naar rechts verschoven en wijkt deze qua vorm niet af van de norm.
De diffusiecapaciteit van de longen kan worden bepaald aan de hand van de hoeveelheid koolstofmonoxide (CO) die door het longmembraan stroomt (net als O2): bij het inademen van CO wordt de diffusiesnelheid berekend, die (soms aanzienlijk) afneemt bij ernstige laesies van het longblaasjesmembraan en het interstitium van de longen.
Bij het beoordelen van de ademhalingsfunctie zijn de bepaling van de partiële zuurstof- en koolstofdioxidedruk en de pH-waarde van het arteriële bloed van groot klinisch belang.
De toestand van het capillaire bed (perfusie of zuurstoftransport door het bloed) wordt beoordeeld door het inademen van zuivere zuurstof: een onvoldoende stijging van de PO2 in het arteriële bloed na inademing duidt op een slechte perfusiecapaciteit van de longen.
Met wie kun je contact opnemen?

